Как стать донором костного мозга: семь шагов к цели
Донорство костного мозга во всем мире
БЕЗВОЗМЕЗДНО,
ДОБРОВОЛЬНО,
АНОНИМНО
Скачайте буклет
Вам от 18 до 45 лет? Ваш вес больше 50 кг? Вы здоровы и готовы потратить время для спасения чьей-то жизни?
Присоединяйтесь к Национальному регистру доноров костного мозга!
КАК СТАТЬ ПОТЕНЦИАЛЬНЫМ ДОНОРОМ КОСТНОГО МОЗГА – ШАГ ЗА ШАГОМ
1Выбрать способ вступления в регистр:
-
Сдать кровь на типирование (исследование набора генов, отвечающих за тканевую совместимость).
Сдать кровь на типирование можно в любом медицинском офисе «Инвитро», CMD или ДНКОМ, а также в любой лаборатории «МедЛабЭкспресс» в Пермском крае. Выберите ближайший к вам адрес медицинского офиса и уточните время работы на сайте партнеров. Сдать буккальный эпителий – мазок из полости рта.

Вы можете подать заявку на набор для взятия буккального эпителия. В течение месяца после того, как вы оставили заявку, вам придет уведомление о доставке заказного письма. Конверт нужно будет забрать на почте, внутри – анкета потенциального донора костного мозга, соглашение о вступлении в регистр доноров костного мозга, согласия на обработку и передачу персональных данных, две палочки для взятия буккального эпителия, конверт для палочек с инструкцией и конверт для обратной отправки с адресом. После взятия мазка вам нужно будет просто отправить палочки и документы «Почтой России» по указанному адресу заказным письмом. Отправка будет для вас бесплатна.
Подать заявку на набор для взятия буккального эпителия
2Заполнить необходимые документы:
Если вы решили сдать кровь в одном из медицинских офисов – партнеров проекта («Инвитро», CMD или ДНКОМ, а также в любой лаборатории «МедЛабЭкспресс» в Пермском крае), то эти документы вам выдадут там.
Если вы выбрали взятие мазка из полости рта, то эти документы вы получите по почте.
Вы также можете распечатать их самостоятельно на нашем сайте, чтобы заполнить заранее.
Образец заполнения документов
3Сдать биоматериал для типирования.
В зависимости от выбранного способа вы сдаете 4 мл крови или самостоятельно берете мазок из полости рта.
Как взять мазок из полости рта
4Пройти типирование.
В специализированной лаборатории, куда поступит ваш биоматериал – образец крови или буккального эпителия, – определят ваш HLA-фенотип (цифровой код генов, отвечающих за тканевую совместимость).
В течение шести месяцев по электронной почте вы получите уведомление о том, что исследование ваших образцов проведено, HLA-фенотип определен и данные внесены в Информационную систему Национального регистра доноров костного мозга имени Васи Перевощикова.
Поздравляем! С этого момента вы в регистре, вы – потенциальный донор костного мозга.
Что же потом?
ОТ ПОТЕНЦИАЛЬНОГО ДОНОРА К РЕАЛЬНОМУ – ШАГ ЗА ШАГОМ
5Через какое-то время вы можете стать реальным донором, но можете и никогда им не стать.
Это зависит от того, подойдет ли когда-нибудь ваш HLA-фенотип конкретному больному.
Вы останетесь в регистре до 55 лет. Чтобы ваши данные были актуальными, необходимо информировать сотрудников регистра о смене места жительства, номера телефона, серьезных изменениях в состоянии здоровья. Вы всегда можете написать нам на почту [email protected] и мы внесем изменения в базу.
6Если клетки, совместимые с вашими, понадобятся конкретному больному и вы подтвердите свое согласие стать донором, вам будет предложено приехать в центр заготовки клеток в Санкт-Петербург, где специалисты подробно расскажут о донации (процедуре заготовки кроветворных стволовых клеток).
Прежде чем стать реальным донором, вы пройдете полное медицинское обследование, цель которого – сделать забор клеток максимально безопасным.
Вы в любой момент можете без объяснения причин отказаться от своего намерения стать донором. Но после совпадения от вашего решения может зависеть жизнь вашего генетического близнеца, поэтому так важно, чтобы вступление в регистр было осознанным.
7Заготовка ваших кроветворных стволовых клеток может быть выполнена одним из выбранных вами способов:
- Непосредственно из костного мозга: при помощи стерильного шприца под наркозом у вас возьмут небольшую часть костного мозга из тазовой кости; операция продлится около 40 минут; вы проведете в стационаре один-два дня; после операции возможны болезненные ощущения, легко снимаемые таблетками от боли; ваш костный мозг полностью восстановится в срок от одной недели до одного месяца.
- Из периферической (венозной) крови: предварительно вам дадут препарат, «выгоняющий» кроветворные клетки из костного мозга в кровь; кровь возьмут из вены на одной руке, она пройдет через прибор, сепарирующий клетки, и вернется в вену на другой руке; вы проведете в кресле примерно четыре-пять часов, сможете при этом читать, смотреть телевизор; анестезия не требуется; ваши клетки полностью восстановятся в срок от одной недели до одного месяца.
Поздравляем! Вы стали донором костного мозга и подарили шанс на спасение своему генетическому близнецу.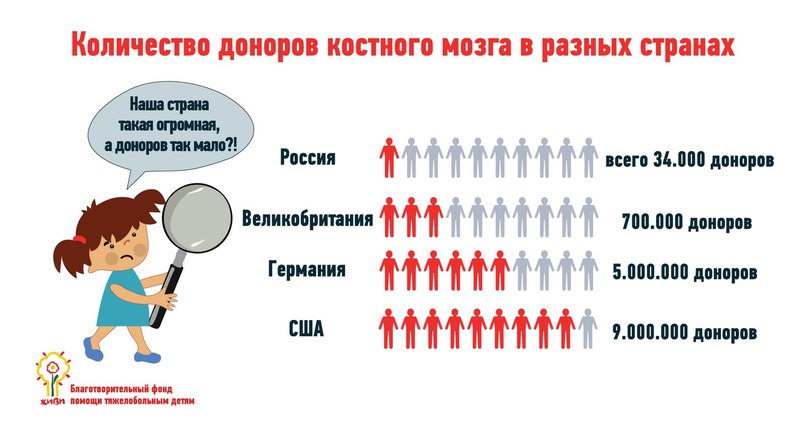
По крайней мере два года ваш реципиент не будет знать, кто стал его донором. Но потом по обоюдному согласию вы сможете встретиться с человеком, которого помогли спасти. Мы с радостью организуем эту встречу!
Донорство гемопоэтических стволовых клеток — ФГБУ «НМИЦ гематологии» Минздрава России
Ежегодно в России почти 5 000 человек нуждаются в пересадке костного мозга. Ежегодно делается порядка 1,8 тыс. трансплантаций костного мозга, однако потребность в такой медицинской помощи существенно выше и в настоящее время ограничена недостаточным числом доноров костного мозга. В Национальном регистре доноров костного мозга свыше 44 тыс. потенциальных доноров.
Что такое пересадка костного мозга?
Под пересадкой костного мозга понимается на самом деле трансплантация гемопоэтических стволовых клеток. Гемопоэтические (кроветворные) стволовые клетки образуются в костном мозге человека и являются родоначальниками всех клеток крови: лейкоцитов, эритроцитов и тромбоцитов.
Кто нуждается в пересадке костного мозга?
Для многих пациентов с онкологическими и гематологическими заболеваниями единственным шансом сохранить жизнь является пересадка гемопоэтических стволовых клеток. Это может спасти жизнь тысячам детей и взрослых больных раком, лейкозом, лимфомой или наследственными заболеваниями.
Кто может стать донором гемопоэтических клеток?
Любой здоровый гражданин РФ без хронических заболеваний в возрасте от 18 до 45 лет.
Немаловажным фактором для донорства костного мозга является возраст: чем моложе донор, тем выше концентрация гемопоэтических стволовых клеток в трансплантате и их «качество».
Как происходит типирование костного мозга?
Перед донорством гемопоэтических стволовых клеток нужно пройти типирование (определение HLA-генотипа) костного мозга. И если вы подойдете по типу какому-нибудь пациенту, то Вас пригласят на донорство гемопоэтических стволовых клеток.
Для определения HLA-генотипа (типирования) у вас возьмут 1 пробирку крови. Образец крови (до 10 мл — как при обычном анализе крови) человека, желающего стать донором гемопоэтических стволовых клеток, исследуют в специализированной лаборатории.
Образец крови (до 10 мл — как при обычном анализе крови) человека, желающего стать донором гемопоэтических стволовых клеток, исследуют в специализированной лаборатории.
Информация о результатах типирования доноров, рекрутированных и HLA-типированных в ФГБУ НМИЦ гематологии Минздрава России, вносится в общероссийскую базу доноров — Национальный регистр доноров костного мозга.
Процедура типирования требует от донора лишь немного времени, не требует затрат и не отличается от обычного анализа крови.
Что происходит после внесения данных в регистр?
При появлении пациента, которому необходимо выполнить трансплантацию костного мозга, его данные HLA-генотипа сравнивают с данными потенциальных доноров, имеющихся в регистре. В результате может быть подобран один или несколько «совместимых» доноров. Потенциальному донору сообщают об этом, и он принимает решение, становиться или нет реальным донором. Для потенциального донора вероятность стать донором реальным составляет не более 1%.
Как происходит процедура донации стволовых клеток?
Если же вы подошли по HLA-генотипу какому-нибудь больному и вам предстоит стать донором костного мозга, то не бойтесь! Получение стволовых клеток из периферической крови — простая, комфортная и безопасная для донора процедура.
У донора берут костный мозг одним из двух способов:
- шприцом из тазовой кости (процедура безболезненна под наркозом),
- с помощью медицинского препарата «выгоняют» клетки костного мозга в кровь и собирают их оттуда через периферическую вену.
Данная процедура напоминает аппаратный тромбоцитаферез (процедура донорства тромбоцитов), но более продолжительная по времени.
Донор отдает лишь малую часть своего костного мозга.
Потеря части стволовых клеток донором не ощущается, и их объем полностью восстанавливается в течение 7—10 дней.
5% стволовых клеток донора достаточно для восстановления кроветворения пациента. Пациенту переливают донорский костный мозг, он приживается и начинает производить кровь. Человек спасен!
Человек спасен!
Гемопоэтические (кроветворные) стволовые клетки, своевременно трансплантированные больному, способны восстановить его кроветворение и иммунитет, а также спасти ему жизнь.
Как стать потенциальным донором гемопоэтических стволовых клеток?
Если вы хотите стать донором ГСК, обратитесь к ведущему специалисту по работе с донорами: 2-й этаж донорского отделения, стойка «Информации для доноров», Александра или Алена.
Сдать пробирку 10 мл крови на определения HLA-генотипа (типирования) вы можете согласно расписанию.
Если в вашей компании готовы пройти типирование более 30 человек, то мы можем организовать к вам выезд. По дополнительным вопросам звоните с 9:00 до 22:00 по телефону: +7 (905) 568-57-60, Александра.
Мы очень ждем вас!
Регистр доноров стволовых клеток
Регистр доноров стволовых клеток
В целях дальнейшего совершенствования организации оказания высокотехнологичной медицинской помощи больным с заболеваниями крови, а также внедрения технологии неродственной трансплантации костного мозга жителям Свердловской области на базе ГБУЗ СО «СОКБ №1» создан Регистр доноров гемопоэтических стволовых клеток крови (далее ГСКК) предназначен для формирования базы данных неродственных доноров ГСКК ГБУЗ СО «СОКБ №1».
В России трансплантацию костного мозга начали проводить в начале 1990-х годов. В Свердловской областной больнице №1 первая трансплантация прошла в 1997 году. К 2015 году проведено 405 трансплантаций. Однако главное проблема заключается в том, сейчас донорами костного мозга становятся члены семьи больных (совместимы лишь в трети случаев), а неродственное донорство находится в зачаточной стадии. И если регистры доноров на Западе начали создавать еще в середине 80-х, то в России — всего десять лет назад. Регистр — это компьютерная база данных, в которой находится информация о потенциальных донорах и их HLA-фенотипе.
Международный регистр IBMTR объединяет информацию о 20 млн. доноров из всех мировых регистров. В российском регистре доноров всего 57,7 тыс. человек. Однако благодаря им уже проведены 119 трансплантаций костного мозга.
Как стать донором костного мозга?
1. В Екатеринбурге сдать кровь на определение HLA-фенотип (типирование) можно с понедельника по пятницу с 8:30 до 12:30 на первом этаже Консультативно-диагностической поликлиники ГБУЗ СО «СОКБ №1» в Станции переливания крови (ул.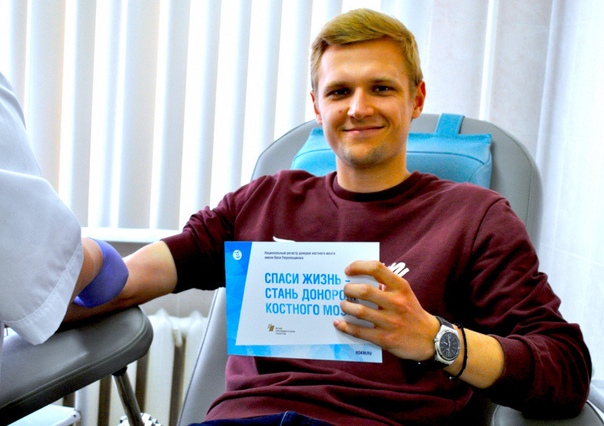 Волгоградская, 185), информацию можно получить по телефонам: (343) 351-11-14, 351-08-95. Волгоградская, 185), информацию можно получить по телефонам: (343) 351-11-14, 351-08-95. | |
| 2. Перед забором крови вы заполняете анкету и подписываете соглашение о вступлении в регистр доноров костного мозга (кроветворных стволовых клеток). Анкета | |
| 3. Вы сдаете 9 мл крови для определения вашего HLA-фенотипа — набора генов, отвечающих за тканевую совместимость. | |
| 4. В лаборатории определяется ваш HLA-фенотип. | |
| 5. Вы в регистре, вы — потенциальный донор костного мозга. Через какое-то время вы можете стать реальным донором, но можете и никогда им не стать. Это зависит от того, подойдет ли когда-нибудь ваш HLA-фенотип конкретному пациенту. | |
6. Если клетки, совместимые с вашими, понадобятся конкретному пациенту, и вы подтвердите свое согласие стать донором, вы пройдете полное медицинское обследование, цель которого — сделать забор клеток максимально безопасным. | |
| 7. Два года ваш реципиент не будет знать, кто стал его донором. |
На любом этапе потенциальный донор может выйти из регистра. Однако если вы все-таки решите, что в будущем готовы жертвовать клетки костного мозга, сотрудников регистра нужно информировать о:
- Смене места жительства;
- Смене телефона;
- Смене паспортных данных;
- Изменении состояния здоровья;
- Перенесенных заболеваниях;
- Беременности.
В современной медицине донорство костного мозга проводится практически безболезнено.
! Заготовка ваших кроветворных стволовых клеток может быть выполнена одним из выбранных вами способов:
– Непосредственно из костного мозга: проколов тазовую кость, у вас под наркозом возьмут небольшую часть костного мозга при помощи стерильного шприца; операция продлится около 30 минут; вы проведете в стационаре около двух дней; после операции вы будете испытывать болезненные ощущения, легко снимаемые таблетками от боли; ваш костный мозг полностью восстановится в срок от одной недели до одного месяца.
– Из периферической (венозной) крови: предварительно вам дадут препарат, «выгоняющий» кроветворные клетки из костного мозга в кровь; кровь возьмут из вены на одной руке, она пройдет через прибор, сепарирующий клетки, и вернется в вену на другой руке; вы проведете в кресле примерно пять-шесть часов, сможете при этом читать, смотреть телевизор; анестезия не требуется; ваши клетки полностью восстановятся в срок от одной недели до одного месяца.
| Абсолютные противопоказания к донорству костного мозга | ||
| Соматические заболевания: | Гемотрансмиссивные заболевания: | |
| Инфекционные:
| Паразитарные:
|
Если вы хотите стать донором костного мозга, но сомневаетесь в том, что это возможно по состоянию вашего здоровья, обратитесь за консультацией к профильному врачу-специалисту. Врач даст четкое заключение о возможности стать донором при наличии того или иного диагноза. Врач даст четкое заключение о возможности стать донором при наличии того или иного диагноза. |
Интересно!
ЗАЧЕМ НУЖНЫ РЕГИСТРЫ ДОНОРОВ ГЕМОПОЭТИЧЕСКИХ КЛЕТОК?
Первая успешная трансплантация костного мозга больному лейкозом от неродственного донора была выполнена в 1979 году. В последующие годы этот метод лечения успешно стал применяться при лечении тяжелых заболеваний системы крови, опухолевых, наследственных и других болезней в случаях, когда другие возможности излечения не помогали.
Этот метод используется для лечения детей и взрослых. И тормозит повсеместное развитие использования трансплантации гемопоэтических клеток только процесс поиска совместимого донора. К сожалению, лишь в трети случаев пациенту можно найти донора родственника. Остальным может помочь только «чужой» человек («неродственный донор»).
При подборе такого донора учитывается большое число факторов, обнаруживаемых специальными антигенами (HLA-фенотип). Причем количество возможных вариаций необычайно высоко, несмотря на то, что некоторые из антигенов встречаются у людей достаточно часто.
Причем количество возможных вариаций необычайно высоко, несмотря на то, что некоторые из антигенов встречаются у людей достаточно часто.
Для того, чтобы можно было в любой момент быстро найти пациенту подходящего донора, в начале 80-х годов XX-го века была создана система Регистров потенциальных неродственных доноров гемопоэтических клеток (другое название «Банки доноров костного мозга»).
Что такое Регистр? Это — компьютерная база данных, в которой находится информация о потенциальных донорах и их HLA-фенотипе. Если возникает необходимость в проведении трансплантации гемопоэтических клеток, то из Трансплантационного Центра (клиники, которая проводит трансплантации) приходит запрос с указанием HLA-фенотипа пациента в подобную организацию. Используя эту информацию, в Регистре проводят поиск донора.
В случае, если человек с сходными антигенными характеристиками найден, Регистр извещает Трансплантационный Центр. При этом обязательно осуществляется подтверждающее типирование донора, включающее исследование его крови на наличие инфекций.
Если результаты окажутся хорошими, то донору придется пройти медицинское обследование. При отсутствии противопоказаний его признают годным для сдачи кроветворных клеток. Только после этого можно проводить трансплантацию.
Для эффективного поиска неродственного донора необходимо иметь сотни тысяч предварительно обследованных потенциальных доноров. Чем больше их количество, тем выше шанс найти совместимые кроветворные клетки для конкретного больного.
Первый в мире Регистр потенциальных доноров гемопоэтических клеток появился в США, поскольку американцы и ввели в клиническую практику и стали широко применять метод трансплантации костного мозга. После этого количество Регистров стало расти очень быстро. Однако найти нужного донора удавалось далеко не всегда.
Для того, чтобы усовершенствовать процесс поиска, подобные организации были объединены в Национальный Регистр США. Постепенно эта система распространилась на Европу, Азию, Австралию.
Однако даже в Национальных Регистрах порой не удавалось найти нужного донора. Все это побудило к объединению данных из различных стран мира в Интернациональную сеть (EMDIS в Европе), а затем и во Всемирную сеть — BMDW. Текущая информация о количестве доноров в мире размещена на сайте BMDW
Все это побудило к объединению данных из различных стран мира в Интернациональную сеть (EMDIS в Европе), а затем и во Всемирную сеть — BMDW. Текущая информация о количестве доноров в мире размещена на сайте BMDW
Подобные системы позволяют проводить быстрый и эффективный поиск вне зависимости от страны проживания больного, нуждающегося в трансплантации гемопоэтических клеток. В развитых странах мира донорство гемопоэтических клеток является почетным правом каждого гражданина.
В апреле 2001 г. в Петрозаводске начал работать Карельский Регистр неродственных доноров гемопоэтических стволовых клеток. В базе данных регистра жители Республики Карелия, Мурманска, Москвы, Санкт-Петербурга, Архангельска, Новосибирска, Белгорода, Благовещенска и других регионов России.
Как стать донором гемопоэтических клеток?
Вы подписываете Соглашение о вступлении в Регистр и сдаете 9 мл периферической крови. Она забирается на типирование — исследование параметров совместимости (HLA-генотип), из вены одноразовым шприцем.
Результаты исследования в анонимном виде (донору присваивается код и его фамилия уже нигде не фигурирует) заносятся в банк данных. В случае, если в будущем появится пациент, которому Вы подходите по HLA системе, Вам об этом сообщают, и тогда Вы принимаете окончательное решение становиться или нет реальным донором.
При положительном ответе проводится повторное тщательное обследование для подтверждения совместимости и лабораторное медицинское обследование.
В случае положительных результатов и окончательного согласия на донацию донор сдает гемопоэтические клетки для больного. По этическим соображениям на всех этапах Ваша анонимность гарантируется.
Анонимность, Добровольность и Безвозмездность — основные принципы, на которых строится любое донорское движение и которые положены в основу создания Карельского Регистра.
Как можно получить гемопоэтические клетки для трансплантации?
Гемопоэтические клетки крови (клетки — родоначальницы кроветворения, необходимые для трансплантации) содержатся в костном мозге, а также в небольшом количестве в периферической крови. Донация осуществляется в специальном Заборочном Центре — больнице, оснащенной необходимым оборудованием.
Донация осуществляется в специальном Заборочном Центре — больнице, оснащенной необходимым оборудованием.
Существует 2 способа получения у донора кроветворных клеток:
1. Получение гемопоэтических стволовых клеток из периферической крови
В течение 5 дней до непосредственного забора донору подкожно вводится лекарственный препарат -колонийстимулирующий фактор (нейпоген или граноцит), который стимулирует выход кроветворных клеток из костного мозга в кровь. От этой процедуры может появиться температура и боли в костях или мышцах, которые снимаются жаропонижающими средствами (например — парацетамолом) и проходят после прекращения введения лекарства. В день забора с помощью 2-х внутривенных инъекций донора подключают к специальному аппарату — сепаратору крови, который и будет забирать гемопоэтические клетки. Сама процедура продолжается 6-7 часов, в течение которых донор находится в относительно неподвижном состоянии (однако он может читать, смотреть телевизор или принимать пищу). Никаких болезненных или неприятных ощущений при этом не бывает. Во время процедуры через сепаратор несколько раз пропускается кровь донора и аппарат автоматически отделяет стволовые гемопоэтические клетки в пластиковый пакет. Спустя 2-3 часа после окончания забора донор может отправиться домой.
Никаких болезненных или неприятных ощущений при этом не бывает. Во время процедуры через сепаратор несколько раз пропускается кровь донора и аппарат автоматически отделяет стволовые гемопоэтические клетки в пластиковый пакет. Спустя 2-3 часа после окончания забора донор может отправиться домой.
2. Способ получения гемопоэтических стволовых клеток из костного мозга
Донора помещают Заборочный центр. В специальной операционной под наркозом у него с помощью проколов в нескольких местах подвздошной и крестцовой костей шприцом забирают костный мозг, который после этого помещают в специальный пластиковый пакет. Операция продолжается в среднем 30-40 минут. После ее окончания донор в течение 2-х дней должен находится в клинике.
Вне зависимости от выбора способа у донора забирают не более 200 мл. кроветворных клеток; этого количества вполне достаточно для проведения трансплантации.
Восстановление собственного кроветворения у донора происходит в течение 7-10 дней.
При принятии решения о том, каким способом будет производиться забор гемопоэтических клеток мнение донора учитывается.
Кто может стать донором гемопоэтических клеток:
Донором может стать любой человек, в возрасте от 18 до 55 лет, не болевший гепатитом В или С, туберкулезом, малярией, СПИДом, злокачественными заболеваниями и не страдающий психическими расстройствами
Вы в регистре, вы — потенциальный донор костного мозга. Через какое-то время вы можете стать реальным донором, но можете и никогда им не стать. Это зависит от того, подойдет ли когда-нибудь ваш HLA-фенотип конкретному пациенту.
Донорство костного мозга и гемопоэтических стволовых клеток — Волонтеры-Медики
Заполните данную короткую форму обратной
связи о проведении на базе вашей организации
Всероссийского урока по первой помощи. В течение 2х
рабочих дней после ее заполнения на указанный вами e-mail
адрес придет Сертификат об участии в акции. Поэтому очень
Поэтому очень
важно заполнять поля внимательно, указывая полные
наименования – они будут вписаны в сертификат. Заполнение
формы будет доступно с 28 февраля по 5 марта.
Все возникающие вопросы вы можете направить на e-mail: [email protected]
Email
На указанный адрес мы вышлем Вам сертификат
Полное наименование вашей организации
Например, ГБОУ Школа № 28 или Дворец детского творчества «Солнышко»
Выберите Федеральный округ
-ЦентральныйСеверо-ЗападныйЮжныйСеверо-КавказскийПриволжскийУральскийСибирскийДальневосточный
Выберите регион, в котором находится ваша организация
—Белгородская областьБрянская областьВладимирская областьВоронежская областьИвановская областьКалужская областьКостромская областьКурская областьЛипецкая областьМоскваМосковская областьОрловская областьРязанская областьСмоленская областьТамбовская областьТверская областьТульская областьЯрославская область-Республика КарелияРеспублика КомиАрхангельская областьВологодская областьКалининградская областьЛенинградская областьМурманская областьНовгородская областьПсковская областьСанкт-ПетербургНенецкий автономный округ-Республика АдыгеяРеспублика КалмыкияРеспублика КрымКраснодарский крайАстраханская областьВолгоградская областьРостовская областьСевастополь-Республика ДагестанРеспублика ИнгушетияКабардино-Балкарская республикаКарачаево-Черкесская РеспубликаРеспублика Северная Осетия-АланияСтавропольский крайЧеченская Республика-Республика БашкортостанРеспублика Марий ЭлРеспублика МордовияРеспублика ТатарстанУдмуртская РеспубликаЧувашская РеспубликаПермский крайКировская областьНижегородская областьОренбургская областьПензенская областьСамарская областьСаратовская областьУльяновская область-Курганская областьСвердловская областьТюменская областьЧелябинская областьХанты-Мансийский автономный округЯмало-Ненецкий автономный округ-Республика АлтайРеспублика ТываРеспублика ХакасияАлтайский крайКрасноярский крайИркутская областьКемеровская областьНовосибирская областьОмская областьТомская область-Республика БурятияРеспублика СахаЗабайкальский крайКамчатский крайПриморский крайХабаровский крайАмурская областьМагаданская областьСахалинская областьЕврейская автономная областьЧукотский автономных округ
Укажите название населенного пункта, в котором находиться ваша организация
Выберите форматы мероприятий, которые были проведены на базе вашей организации 28. 02.20 в рамках Всероссийского урока
02.20 в рамках Всероссийского урока
Интерактивный урок по предложенному сценарию
Практический мастер-класс
Другое
Укажите возраст участников мероприятий
Укажите общее количество школьников, принявших участие в мероприятиях Акции в Вашей организации
Оцените качество материалов (концепции, сценария, макета листовок и т.д.), предоставленных организаторами Акции
Если Вы оценили материалы ниже 3 баллов, пожалуйста оставьте в поле для обратной связи комментарий с указанием того, как на ваш взгляд при подготовке следующей акции организаторам стоит доработать предоставляемые материалы. Материалы очень плохого качества
-12345
Комментарии и обратная связь
В базе — только 52 тысячи.
 Как стать донором костного мозга и почему это не так опасно, как кажется?
Как стать донором костного мозга и почему это не так опасно, как кажется?
На сегодня в белорусском реестре потенциальных доноров костного мозга 52 тысячи человек, рассказывает Сергей Лещук, заведующий Единым регистром трансплантации Республиканского научно-практического центра трансплантации органов и тканей. А нужно — минимум 100 тысяч, чтобы база начала работать эффективно. Почему белорусы боятся стать донорами и так ли это опасно, как кажется, Сергей Лещук, а также Анатолий Усс, руководитель Республиканского центра гематологии и пересадки костного мозга, рассказали TUT.BY.
Почему белорусский регистр доноров небольшой?
Операции по пересадке костного мозга в Беларуси начали делать 25 лет назад — в 1993 году. В основном это были аутологичные трансплантации, то есть у пациента с заболеванием кроветворной системы забирали собственные стволовые клетки крови, обрабатывали их и пересаживали опять.
— Аллогенные трансплантации, то есть от донора, тоже были, но родственные. Аллогенные неродственные начали делать совсем недавно, — рассказывает Сергей Лещук.
Аллогенные неродственные начали делать совсем недавно, — рассказывает Сергей Лещук.
Первую такую трансплантацию, когда белорус был донором для белоруса, по мировым меркам провели недавно — в 2013 году. С тех пор только 9 жителей Беларуси согласились стать донорами, среди них четверо — в 2017-м. Для сравнения: ежегодно от доноров из Германии проводится свыше 7 тысяч трансплантаций.
В Беларуси каждый год делают около 30 неродственных пересадок гемопоэтических стволовых клеток: от 7 до 12 — взрослым, остальные — детям, рассказывает Сергей Лещук. При этом пересадка требуется гораздо большему количеству человек. Например, в 2017-м в белорусский регистр поступило 75 запросов.
— Из них 34 — на поиск донора для взрослых пациентов, 41 — для детей. Потенциальные доноры в нашем регистре были найдены для 26 человек. Только 5 из них подошли полностью. В итоге были проведены 4 трансплантации: один из найденных доноров отказался. Для 49 граждан среди белорусов никого не нашлось, — приводит статистику Лещук.
Те пациенты, для которых донора найти не удается, остаются в листе ожидания, объясняет профессор Анатолий Усс.
Но нужно понимать, что лист ожидания — это не очередь в магазине. Если мы не нашли донора сразу, то шансов, что он появится через полгода, очень мало. Именно поэтому важно, чтобы наша база пополнялась. Ведь смысл национального регистра не столько в том, что поиск донора дешевле обходится для бюджета. Известно, что люди, живущие на одной территории, более близки в плане генома. Найти донора для белоруса в Гомеле гораздо проще, чем в Калифорнии.
По словам Анатолия Усса, каждый год от зарубежных доноров в Беларуси проводится 20−30 трансплантаций. Стоимость процедуры забора и транспортировки трансплантата — от 15 до 20 тысяч долларов. Если же донор белорусский, эта сумма меньше в десятки раз, говорит профессор.
— Трансплантация выполняется тогда, когда другими методами спасти человека невозможно. Альтернативы у пациентов с различными злокачественными новообразованиями, врожденными иммунодефицитами, многими аутоиммунными заболеваниями и некоторыми видами рака нет, — говорит Анатолий Усс.
Трансплантировать можно гемопоэтические стволовые клетки (ГСК), костный мозг (КМ) или пуповинную кровь. Часто это — единственная надежда на выздоровление. Для успешной трансплантации ДНК донора и реципиента должны совпасть на 100%: это снижает риск отторжения.
В этом случае, когда лечение не помогает, донор становится единственным шансом на дальнейшую жизнь для реципиента — своего генетического близнеца.
Обращение в белорусский регистр нечасто дает результат: слишком мало в нем человек, чтобы найти идентичного донора. Как правило, при необходимости трансплантации белорусские врачи делают запрос в немецкий реестр доноров костного мозга DKMS. Он объединяет данные 8 миллионов человек со всего мира.
Белорусский регистр, а точнее Центральный реестр доноров гемопоэтических стволовых клеток (ГСК), начал развиваться около пяти лет назад. До этого у доноров крови и ее компонентов брали информированное согласие на HLA-типирование (обследование на иммунологическую совместимость) и вносили данные их фенотипа, однако «дальше этот процесс никуда не шел», говорит Сергей Лещук. В 2013-м разрозненные базы решили объединить в одну.
В 2013-м разрозненные базы решили объединить в одну.
— У нас существовал кабинет в 9-й городской клинической больнице, где проводилось рекрутирование доноров для реестра. Он охватывал только Минск. Затем мы начали работать со всеми отделениями переливания крови столицы. Далее мы объединились с базой РНПЦ трансфузиологии и медицинских биотехнологий, в которой уже было около 10−11 тысяч доноров крови, подключили областные станции переливания крови по всей стране. В 2014 году эти объединенные базы данных стали полноценным центральным реестром, в котором на сегодня практически 52 тысячи потенциальных доноров.
Сергей Лещук подчеркивает: 52 тысячи человек — это реальное, актуальное число людей, способных стать потенциальными донорами ГСК или костного мозга, а соответственно, они могут спасти жизнь другого человека.
— В прошлом году мы начали актуализировать базу данных. В регистре могло быть больше человек, но мы удалили оттуда доноров старше 45 лет, с противопоказаниями: кто-то переболел гепатитом, у кого-то развилась гипертония или случился инфаркт, кто-то перенес операцию.
Каждый год регистр старается «прирастать» на 10 тысяч человек. Например, в 2017 году удалось рекрутировать 10 293 потенциальных донора, говорит Сергей Лещук.
— Сначала мы ставили себе задачу собрать базу на 50 тысяч. На сегодня этого мало. База начнет работать нормально, когда в ней будет минимум 100 тысяч человек. В таком случае шансы найти доноров среди жителей Беларуси возрастают в 2−3 раза. В идеальном расчете — чем больше, тем лучше. У соседей поляков 40 млн населения, у нас — 9 с половиной. У них 1 миллион 400 тысяч доноров, у нас — 52 тысячи. Мы многому можем поучиться у соседей, не говоря уже про Германию.
— Когда мы только начинали трансплантации, то сразу искали донора за рубежом, — рассказывает Анатолий Усс. — В то время во многих странах регистр был уже развит, у нас же об этом ничего не знали. Только пять лет назад приступили в формированию регистра доноров ГСК в Беларуси. Здесь нужно сказать, что без понимания и поддержки в то время председателя комитета по здравоохранению Дмитрия Пиневича это было бы невозможно. Решение комитета по здравоохранению Мингорисполкома обеспечило развитие высокотехнологичной медицинской помощи в данном направлении. Сегодня наш регистр сопоставим с регистром России, в котором около 79 тысяч потенциальных доноров. Нам уже не стыдно, когда мы смотрим на восток, но все еще неловко, когда мы смотрим на запад.
Решение комитета по здравоохранению Мингорисполкома обеспечило развитие высокотехнологичной медицинской помощи в данном направлении. Сегодня наш регистр сопоставим с регистром России, в котором около 79 тысяч потенциальных доноров. Нам уже не стыдно, когда мы смотрим на восток, но все еще неловко, когда мы смотрим на запад.
Как стать потенциальным донором костного мозга?
Сегодня, согласно приказу Министерства здравоохранения, при необходимости трансплантации костного мозга врачи делают первичный запрос в белорусский регистр. Если в нем найдут потенциального донора, скорее всего, ему предложат «дотипироваться».
— Чтобы произошла трансплантация, донор с реципиентом должны быть идентичны по двум классам: АВС и DRB1, DQB1. В данный момент при первичном типировании ДНК, когда человек просто сдает кровь, мы определяем только первый класс. Если по нему есть совпадение, мы советуемся с гематологами по дальнейшей тактике обследования донора.
Попасть в белорусский регистр потенциальных доноров ГСК просто: всего лишь нужно сдать 5−7 миллилитров крови и заполнить информированное согласие на донорство. Затем результаты HLA-типирования внесут в общую базу данных центрального реестра.
Затем результаты HLA-типирования внесут в общую базу данных центрального реестра.
— На втором этапе, если звезды сложились так, что в процессе поиска по базе ДНК донора оказывается идентичным ДНК пациента — он совпадает и по первому, и по второму классу, мы вызываем человека, просим его сдать ГСК и спасти пациента, которому требуется трансплантация. Хотя, бывает, человек к этому моменту передумывает становиться донором — такое тоже случается. Отказаться — это его право.
Если потенциальный донор соглашается, врачи Республиканского центра гематологии и пересадки костного мозга рассказывают, какие анализы нужно сдать перед пересадкой и через какую процедуру пройти. Сергей Лещук объясняет: она не такая опасная, как ее рисует воображение человека, незнакомого с процессом.
— Есть два понятия: костный мозг (КМ) и гемопоэтические стволовые клетки (ГСК) периферической крови — так называемые предшественники клеток крови, которые дают начало всем остальным. Костный мозг берется из подвздошной, тазовой кости. В данный момент превалирует пересадка ГСК периферической крови. Процедура забора проводится аппаратным способом из вены, как будто вы просто сдаете кровь.
В данный момент превалирует пересадка ГСК периферической крови. Процедура забора проводится аппаратным способом из вены, как будто вы просто сдаете кровь.
Перед процедурой донора приглашают сдать все анализы и пройти обследование. Для этого требуется кратковременная госпитализация на 2−3 дня.
— Мы вводим донору колониестимулирующий фактор (гормоны, которые стимулируют образование и выброс в периферическую кровь стволовых клеток), чтобы ГСК стало больше, мы могли взять их для реципиента и оставить что-то для донора. Что брать: костный мозг или ГСК — решают трансплантологи. Костный мозг, конечно, лучше. Почему? В нем клеток больше, и они разные, можно выбрать. Но забор ГСК для донора менее травмирующая процедура.
Анатолий Усс подтверждает: принципиальной разницы в том, что трансплантировать: костный мозг, пуповинную кровь или стволовые клетки крови, — нет.
— ГСК и костный мозг сопоставимы по своему плацдарму стволовых клеток. Главный критерий — достаточное их количество в трансплантате. Если будет мало, система кроветворения пациента не восстановится.
Если будет мало, система кроветворения пациента не восстановится.
Сергей Лещук рассказывает: забор ГСК или костного мозга нестрашен и неопасен. Если у человека здоровый организм (а иначе он не сможет стать донором), то он быстро восстановится.
— Теоретически последствия могут быть такие же, как и при обычном заборе донорской крови, — рассказывает профессор Усс. — Например, человек может упасть в обморок при виде крови. Никаких других последствий не может быть априори. Перед забором ГСК вводится колониестимулирующий фактор. За 27 лет его применения в мире не было зарегистрировано ни побочных эффектов, ни осложнений, — стучит по дереву Анатолий Усс. — Надеюсь, и не будет.
По постановлению Совмина, каждому донору ГСК или костного мозга полагается денежная компенсация на восстановление здоровья. Ее размер равен 30 базовым величинам (735 белорусским рублям) за костный мозг или 20 базовым величинам (490 белорусским рублям) за ГСК.
— Тут есть важный вопрос, — акцентирует внимание Сергей Лещук. — Люди, как правило, хотят помочь конкретному реципиенту: вот этой больной девочке или тому мальчику. Но подойти вы можете абсолютно разным людям, с которыми до пересадки не будете даже знакомы, — такова этика.
— Люди, как правило, хотят помочь конкретному реципиенту: вот этой больной девочке или тому мальчику. Но подойти вы можете абсолютно разным людям, с которыми до пересадки не будете даже знакомы, — такова этика.
Обращаться в белорусский регистр могут только белорусские трансплантационные центры: Республиканский центр гематологии и пересадки костного мозга и Республиканский научно-практический центр детской онкологии, гематологии и иммунологии. Межправительственных соглашений у Беларуси пока нет, это значит, делать запрос на поиск доноров среди белорусов врачи из других стран не могут. Анатолий Усс говорит, что в данный момент прорабатывается возможное взаимодействие в этом направлении с Российской Федерацией.
Если же в белорусском Центральном реестре доноров гемопоэтических стволовых клеток потенциального донора не находится, врачи пишут запрос в международный.
— HLA-генотип с поляками и немцами, например, у нас очень схож. Только логистика разная. Тем не менее очень хотелось бы, чтобы наш регистр развивался и пополнялся новыми потенциальными донорами: это в определенном смысле наша государственная демографическая безопасность и возможность для человека спасти жизнь другому, кто уже потерял надежду.
Трансплантацию ГСК в Беларуси делают в том числе иностранным гражданам. Ее стоимость в среднем составляет 120 тысяч долларов, рассказывает Анатолий Усс.
— Экспорт услуг в этой службе составляет 2 миллиона долларов в год — серьезные деньги для развития медицины. Их мы можем использовать на закупку оборудования, расходные материалы, оплату труда знаковым специалистам. Ведь отток трудовых кадров — тоже большая проблема. Например, три из пяти молекулярных биологов нашей лаборатории типирования уехали за рубеж.
В данный момент лаборатория HLA-типирования ожидает переоснащения. Как объясняет Анатолий Усс, сейчас при заборе крови выполняется HLA-типирование серологическим и молекулярно-биологическим методами, а «это технологии ХХ века». Закупка новой техники — геномного секвенатора нового поколения — позволит перейти на технологии типирования потенциальных доноров, которое используется в лучших лабораториях Европы. К примеру, стоимость подбора донора на секвенаторе в 2−2,5 раза ниже, чем нынешним способом.
— Также в планах у Республиканского центра гематологии и пересадки костного мозга повысить мощность отделения трансплантации костного мозга: увеличить количество ламинарных боксов с 7 до 20. Представляете, насколько можно увеличить продуктивность? Нет ничего ценнее, чем жизнь человека, и все наши усилия, как и медицины в целом, должны быть направлены на ее сохранение.
Источник: https://news.tut.by/society/600030.html?crnd=63108тать полностью: https://news.tut.by/society/600030.html?crnd=631
Регистр доноров гемопоэтических стволовых клеток
Что такое гемопоэтические стволовые клетки (ГСК)?
Гемопоэтические стволовые клетки являются предшественницами всех клеток крови и иммунной системы в организме. Они уникальны тем, что при пересадке больному в небольших количествах, способны полностью восстановить кроветворение и иммунитет.
Трансплантация гемопоэтических стволовых клеток один из эффективных методов лечения детей и взрослых, страдающих злокачественными заболеваниями крови и тяжелыми состояниями, вызванными угнетением костного мозга.
Способы заготовки гемопоэтических стволовых клеток:
Существует два способа заготовки стволовых клеток – путем забора крови или путем забора костного мозга.
Заготовка гемопоэтических стволовых клеток на базе Новосибирского центра крови осуществляется посредством забора крови.
В течение 5 дней донору назначают специальный препарат, который вызывает выброс в кровь стволовых клеток. После стимуляции донор выполняет донацию крови методом афереза.
Процедура заготовки гемопоэтических стволовых клеток аналогична процедуре тромоцитафереза, проводится на подобном оборудовании и совершенно безопасна.
Костный мозг донора полностью восстановится за одну неделю
Что такое Регистр доноров гемопоэтических стволовых клеток?
Регистр — это компьютерная база данных, в которой находится информация о потенциальных донорах и их HLA-фенотипе. Для эффективного поиска неродственного донора необходимо иметь сотни тысяч предварительно обследованных потенциальных доноров. Чем больше их количество, тем выше шанс найти совместимые кроветворные клетки для конкретного больного.
Чем больше их количество, тем выше шанс найти совместимые кроветворные клетки для конкретного больного.
Первый в мире Регистр потенциальных доноров гемопоэтических клеток появился в США. Постепенно стали создаваться Национальные регистры Европы, Азии, Австралии. Однако даже в Национальных Регистрах не удавалось найти нужного донора. Все это побудило к объединению данных из различных стран мира в Интернациональную сеть (EMDIS в Европе), а затем и во Всемирную сеть — BMDW.
ДЛЯ ЛЮДЕЙ С РАСПРОСТРАНЕННЫМ СОЧЕТАНИЕМ HLA-АНТИГЕНОВ ШАНС НАЙТИ ДОНОРА РАВЕН 1 К 20 ТЫСЯЧАМ, А С РЕДКИМ – 1 К 10 МИЛЛИОНАМ.
Для чего нужно создавать свой регистр, если есть международный?
В основе системы HLA-антигенов человека лежит его этническая принадлежность. Все национальности генетически отличаются друг от друга, поэтому самым подходящим донором для российского пациента может стать именно россиянин. Чем больше доноров с российской кровью будет представлено в Регистрах доноров костного мозга, тем больше шансов у людей с российскими корнями найти подходящего донора
Регистр доноров гемопоэтических стволовых клеток Новосибирского клинического центра крови
Работа по созданию Регистра Новосибирского центра крови ведется с 2014 года.
В 2015г. Новосибирская область стала участником единой платформы BMDS (Национального Регистра доноров стволовых клеток).
С момента начала работы в Регистр Новосибирского центра крови вступили 1719 доноров, осуществлены 5 успешных трансплантаций стволовых клеток пациентам.
Три основных принципа донорства костного мозга, утвержденных «Всемирной организацией здравоохранения» (ВОЗ).
Анонимность. Законодательство гарантирует анонимность пожертвований гемопоэтических стволовых клеток и костного мозга. Донор не знает человека, которому подойдут его стволовые клетки, и, наоборот, больной не сможет узнать, чьи клетки ему были пересажены.
Согласие. Только письменное согласие донора с его личной подписью может дать возможность включить его в регистр костного мозга.
Безвозмездность. Никакая денежная компенсация не выплачивается донору. В зарубежных странах донорство гемопоэтических стволовых клеток является почетным правом каждого гражданина, поэтому донора еще называют ДАРИТЕЛЕМ.
Как вступить в регистр доноров гемопоэтических стволовых клеток Новосибирского центра крови?
Донором гемопоэтических стволовых клеток может быть регулярный донор крови и ее компонентов, сдавший кровь не менее 3 раз за последний года в возрасте от 20 до 45 лет.
1. Сообщите на приеме у врача — трансфузиолога о своем желании стать донором гемопоэтических стволовых клеток.
2. Подпишите Соглашение о донорстве гемопоэтических стволовых клеток.
Донор костного мозга подбирается по признаку иммунологической совместимости с больным.
Во время очередной донации у Вас произведут забор образца крови, для определения набора антигенов комплекса гистосовместимости тканей.
Совпадение группы крови и резус-фактора у донора и пациента при этом не обязательно.
Ваши результаты будут внесены в Регистр доноров гемопоэтических стволовых клеток — базу данных, где хранятся все донорские материалы.
Новосибирский центр крови гарантирует абсолютную защищенность персональных данных о доноре и его генотипе от копирования и разглашения на всех этапах работы (хранение и использование данных осуществляется в соответствии с ФЗ №152-2006 г «О персональных данных»).
Если Вы подошли в качестве донора стволовых клеток
1. Сотрудник Новосибирского центра крови сообщит о том, что Вы подошли в качестве донора стволовых клеток, нуждающемуся пациенту.
2. В случае Вашего согласия стать донором, Вам предложат пройти дополнительное лабораторное обследование в удобное время.
3. С Вами будет согласована дата предполагаемой заготовки стволовых клеток, разъяснены условия подготовки к донации стволовых клеток.
Отказаться от донорства стволовых гемопоэтических клеток можно практически на любом этапе, но не позднее, чем за 7 дней до намеченной даты трансплантации костного мозга.
Параллельно с подготовкой донора готовится к процедуре трансплантации пациент.
Ему назначается химиотерапия для подавления собственной кроветворной и иммунной систем.
Отказ от донорства на этом этапе недопустим и практически равносилен убийству человека, ожидающего пересадку костного мозга, который уже получил интенсивную химиотерапию, полностью уничтожившую его кроветворную и иммунную систему.
Каждые 3 минуты у 1 человека диагностируют рак крови,
каждый час у 20 людей,
каждый день у 480 людей
Ты можешь помочь!
Донорство гемопоэтических клеток является почетным правом каждого гражданина!
Если у Вас появились вопросы, задайте их координатору Регистра доноров гемопоэтических стволовых клеток Новосибирского клинического центра крови, врачу клинико-лабораторной диагностики — Ирине Петровне, тел.353 79 60, доб.211
Репортаж о донорстве стволовых клеток.
Вся правда о донорстве стволовых клеток.
Интервью с донором стволовых клеток.
Донорство стволовых клеток | ОГБУЗ Смоленский центр крови
Сегодня трансплантация костного мозга и гемопоэтических стволовых клеток периферической крови один из эффективных методов лечения злокачественных заболеваний крови и тяжелых состояний, вызванных угнетением костного мозга облучением, химиотерапией или действием токсичных веществ. К нему прибегают тогда, когда стандартная химиолучевая терапия и операции недостаточно эффективны и добиться ремиссии заболевания другими путями нельзя. В этом случае неправильно работающий костный мозг заменяют донорским.
К нему прибегают тогда, когда стандартная химиолучевая терапия и операции недостаточно эффективны и добиться ремиссии заболевания другими путями нельзя. В этом случае неправильно работающий костный мозг заменяют донорским.
Гемопоэтические стволовые клетки костного мозга – уникальный материал. Они являются предшественницами всех клеток крови и иммунной системы в организме. Они могут бесконечно долго размножаться и давать зрелое потомство. Их потенциал к размножению и созреванию бесконечно велик. Будучи пересаженными реципиенту даже в небольших количествах, гемопоэтические стволовые клетки способны полностью восстановить кроветворение и иммунитет.
Источниками этих клеток могут быть костный мозг и периферическая кровь. Больше всего костного мозга содержится в костях скелета: тазовых костях, грудине и позвоночнике. На протяжении нескольких десятилетий источником гемопоэтических стволовых клеток (ГСК) был только костный мозг, поэтому большинство существующих ныне западных регистров и называются регистрами доноров костного мозга.
В конце прошлого века было показано, что с помощью специальных препаратов ГСК можно на короткое время «мобилизовать» из костного мозга в кровь, из которой их достаточно легко получить с помощью специальных сепараторов. Обе процедуры по получению ГСК представляют собой достаточно серьёзную медицинскую манипуляцию.
В случае получения ГСК из периферической крови – это аферез (изъятие малыми порциями крови из вены с фильтрацией ГСК и последующим возвращением всей оставшейся крови донору), для сбора костного мозга делаются проколы тазовых костей специальными иглами под общей анестезией в условиях операционной. Еще одним источником гемопоэтических стволовых клеток является пуповинная кровь.
Если источником гемопоэтических стволовых клеток является костный мозг, то донора госпитализируют в клинику. Процедура взятия костного мозга проходит под общим наркозом под строгим контролем врача анестезиолога. Костный мозг берут из тазовых костей специальными иглами с широким просветом. В течение 1,5–2 часов через два маленьких разреза в коже делают около ста проколов кости и забирают при этом около литра жидкого костного мозга. Это составляет не более 5% от общего объема костного мозга донора. Такого количества вполне хватает, чтобы обеспечить кроветворение пациента на всю жизнь. Сама потеря костного мозга донором при этом не ощущается, и его объем полностью компенсируется в течение двух недель. Незначительно снижается уровень гемоглобина в крови, но и он полностью восстанавливается за полторы – две недели. Почти всегда в первые два-три дня после взятия костного мозга донор испытывает болевые ощущения в тазовых костях, которые легко проходят под действием обычных обезболивающих препаратов. Кроме того, донор может испытывать неприятные ощущения после наркоза, такие как тошнота, сонливость, слабость. Как правило, на следующий день после операции донор может уйти из клиники домой.
В течение 1,5–2 часов через два маленьких разреза в коже делают около ста проколов кости и забирают при этом около литра жидкого костного мозга. Это составляет не более 5% от общего объема костного мозга донора. Такого количества вполне хватает, чтобы обеспечить кроветворение пациента на всю жизнь. Сама потеря костного мозга донором при этом не ощущается, и его объем полностью компенсируется в течение двух недель. Незначительно снижается уровень гемоглобина в крови, но и он полностью восстанавливается за полторы – две недели. Почти всегда в первые два-три дня после взятия костного мозга донор испытывает болевые ощущения в тазовых костях, которые легко проходят под действием обычных обезболивающих препаратов. Кроме того, донор может испытывать неприятные ощущения после наркоза, такие как тошнота, сонливость, слабость. Как правило, на следующий день после операции донор может уйти из клиники домой.
Если источником гемопоэтических стволовых клеток служит периферическая кровь, донору приходится проходить пятидневный подготовительный период. В течение пяти дней подкожно вводится специальный препарат, стимулирующий выход стволовых гемопоэтических клеток в кровь. На четвёртый и/или пятый день донору проводится процедура афереза длительностью 3–5 часов в зависимости от количества стволовых клеток, которое необходимо получить. Во время этой процедуры кровь забирается из вены, проходит через специальный аппарат – клеточный сепаратор и возвращается донору. Во время каждого прохождения через аппарат отбирается только небольшое количество стволовых клеток, поэтому для получения достаточного для пересадки объема такие циклы повторяются. Всего за процедуру через сепаратор проходит 7 – 15 литров крови, из которых в аппарате остается всего 50–200 мл. Остальные компоненты крови возвращаются донору. Технически процедура аналогична тромбоцитаферезу.
В течение пяти дней подкожно вводится специальный препарат, стимулирующий выход стволовых гемопоэтических клеток в кровь. На четвёртый и/или пятый день донору проводится процедура афереза длительностью 3–5 часов в зависимости от количества стволовых клеток, которое необходимо получить. Во время этой процедуры кровь забирается из вены, проходит через специальный аппарат – клеточный сепаратор и возвращается донору. Во время каждого прохождения через аппарат отбирается только небольшое количество стволовых клеток, поэтому для получения достаточного для пересадки объема такие циклы повторяются. Всего за процедуру через сепаратор проходит 7 – 15 литров крови, из которых в аппарате остается всего 50–200 мл. Остальные компоненты крови возвращаются донору. Технически процедура аналогична тромбоцитаферезу.
В период подготовки к аферезу самыми частыми побочным явлениям являются ломота и боли в костях, возникающие примерно у половины доноров во время стимуляции. Ростовые факторы стимулируют деление клеток в костном мозге, костный мозг увеличивается в объеме, что и вызывает неприятные ощущения. Еще одно возможное последствие – незначительная потеря тромбоцитов во время процедуры афереза. Часть тромбоцитов просто отбирается сепаратором вместе с гемопоэтическими стволовыми клетками. Возможны также обострения аутоиммунных заболеваний. Поэтому люди, страдающие аутоиммунными болезнями (ревматоидным артритом, системной красной волчанкой, псориазом и др), не допускаются до этого вида донорства. Донор после консультации с врачом может сам выбрать, каким способом у него возьмут гемопоэтические клетки.
Еще одно возможное последствие – незначительная потеря тромбоцитов во время процедуры афереза. Часть тромбоцитов просто отбирается сепаратором вместе с гемопоэтическими стволовыми клетками. Возможны также обострения аутоиммунных заболеваний. Поэтому люди, страдающие аутоиммунными болезнями (ревматоидным артритом, системной красной волчанкой, псориазом и др), не допускаются до этого вида донорства. Донор после консультации с врачом может сам выбрать, каким способом у него возьмут гемопоэтические клетки.
Донор костного мозга подбирается по признаку иммунологической совместимости с больным. Это означает, что белки, входящие в состав так называемого HLA-комплекса, должны у донора и больного совпадать полностью или почти полностью. Иначе неизбежны тяжелые иммунные осложнения после трансплантации. Напротив, совпадение группы крови и резус-фактора у донора и пациента при этом не обязательно.
Прежде всего, донора костного мозга пытаются подобрать среди родственников больного – поскольку совместимость определяется генетически, то вероятность найти совместимого донора выше всего среди братьев и сестер больного, к сожалению, она составляет не более 10-20%. Но если в семье пациента поиск не приведет к успеху, то приходится искать неродственного донора. Сама процедура вхождения в регистр потенциальных доноров стволовых гемопоэтических клеток ни к чему не обязывает. Это лишь подтверждение желания сдать гемопоэтические стволовые клетки и спасти ближнего, которому необходима пересадка.
Но если в семье пациента поиск не приведет к успеху, то приходится искать неродственного донора. Сама процедура вхождения в регистр потенциальных доноров стволовых гемопоэтических клеток ни к чему не обязывает. Это лишь подтверждение желания сдать гемопоэтические стволовые клетки и спасти ближнего, которому необходима пересадка.
Вероятность того, что данный конкретный донор подойдет кому-то из нуждающихся по показателям тканевой совместимости, сравнительно невелика. Если все же это происходит, то представители регистра доноров костного мозга связываются с потенциальным донором и спрашивают его согласия на сдачу гемопоэтических стволовых клеток.
В случае согласия донора проводится повторное, расширенное высокоточное типирование. Когда результаты повторного типирования подтверждают, что донор действительно подходит человеку, ожидающему пересадки костного мозга, потенциального донора еще раз запрашивают о согласии на донорство, обследуют на наличие вирусных инфекций и согласовывают время заготовки стволовых гемопоэтических клеток.
Отказаться от донорства стволовых гемопоэтических клеток можно практически на любом этапе, но не позднее, чем за 10 дней до намеченной даты трансплантации костного мозга. Отказ в последнюю минуту практически равносилен убийству человека, ожидающего пересадки костного мозга, который уже получил интенсивную химиотерапию, полностью уничтожившую его кроветворную и иммунную систему. Причины для отказа могут быть самыми разными: нездоровье, нехватка времени, страх.
Перед трансплантацией костного мозга пациент проходит определенную подготовку. Цель подготовки – подавить иммунитет и костный мозг реципиента, чтобы предотвратить отторжение пересаженных клеток, а также максимально уничтожить опухолевые клетки (в том случае, если пациент страдает злокачественным новообразованием). Для этого реципиент получает настолько интенсивную химиотерапию, что восстановление собственного кроветворения и иммунитета уже невозможно. Если трансплантация костного мозга в этот момент не произойдет, пациент погибнет. Сроки проведения химиотерапии рассчитываются таким образом, что к тому моменту, когда донор отдает свои гемопоэтические клетки, реципиент уже готов их принять.
Сроки проведения химиотерапии рассчитываются таким образом, что к тому моменту, когда донор отдает свои гемопоэтические клетки, реципиент уже готов их принять.
Сама трансплантация по процедуре напоминает обычное переливание крови, за которым следует длительный, около 20 дней, период ожидания приживления пересаженных стволовых гемопоэтических клеток. И до момента приживления, и многие месяцы после него возможно развитие разнообразных осложнений. Поэтому в течение длительного периода после трансплантации костного мозга пациент вынужден находиться под пристальнейшим наблюдением врачей, в любую минуту готовых к проведению интенсивной терапии.
Потребность в трансплантациях костного мозга в России – 5000 человек в год. Реальную помощь получают только 5%. Создание полноценного регистра доноров костного мозга – дорогостоящая и сложная задача, к сожалению, пока не решенная в России, поэтому в настоящее время врачи- трансплантологи в большинствек случаев вынуждены обращаться в зарубежные регистры. В настоящее время стоимость поиска и активации неродственного донора для российского пациента в международном регистре требует финансирования в размере 18-30 тысяч евро в странах Евросоюза и 30-50 тысяч долларов в США.
В настоящее время стоимость поиска и активации неродственного донора для российского пациента в международном регистре требует финансирования в размере 18-30 тысяч евро в странах Евросоюза и 30-50 тысяч долларов в США.
Россияне генетически отличаются от американцев и европейцев, данные которых и представлены главным образом в зарубежных регистрах. Самым подходящим донором для российского пациента может стать именно россиянин. Чем больше доноров с российской кровью будет представлено в регистрах доноров костного мозга, тем больше шансов у людей с российскими корнями найти подходящего донора. В России до настоящего времени не существует официально опубликованного перечня медицинских противопоказаний к донорству гемопоэтических стволовых клеток, поскольку до сих пор он законодательно не разработан и не утвержден. Однако этот перечень во многом совпадает с перечнем медицинских противопоказаний к донорству крови.
Донорство ГСК во всем мире безвозмездное.
Для того, чтобы войти в наш регистр нужно сделать следующее:
- заполнить Анкету о состоянии здоровья;
- заполнить информированное согласие о вступлении в регистр;
- сдать 3 мл венозной крови;
- выполнить первичное HLA-типирование.

Мы гарантируем абсолютную защищенность персональных данных о доноре и его генотипе от копирования и разглашения на всех этапах работы (хранение и использование данных осуществляется в соответствии с ФЗ №152-2006 г «О персональных данных»).
Для определения HLA-генотипа образец крови (3 мл) человека, желающего стать донором кроветворных клеток, исследуют в лаборатории иммуногематологии ФГБУН КНИИГиПК ФМБА России.
Вы можете стать потенциальным донором гемопоэтических стволовых клеток. Справки по телефону в Смоленске: 8 (4812) 38-18-01.
Выбор в пользу донорства – свидетельство высокой гражданской ответственности, желания реально помочь ближнему.
Почему пациентам, перенесшим трансплантацию костного мозга, нужна ваша помощь? — Адвита Фонд США
Трансплантация костного мозга (ТКМ) — это относительно новая медицинская процедура, используемая для лечения лейкемии, лимфомы, а также нескольких типов анемии и расстройств первичного иммунодефицита, которые когда-то считались неизлечимыми. Для пациентов из США существует 35% -ная вероятность того, что у пациента будет брат или сестра, костный мозг которого идеально подходит. Если у пациента нет подходящего брата или сестры, донор может быть указан в одном из международных регистров доноров костного мозга.Однако длительный поиск подходящего донора может критически отсрочить трансплантацию, поэтому можно рассмотреть несоответствующий или аутологичный трансплантат. По оценкам, в любой момент времени около 3000 пациентов во всем мире ищут соответствие костного мозга.
Для пациентов из США существует 35% -ная вероятность того, что у пациента будет брат или сестра, костный мозг которого идеально подходит. Если у пациента нет подходящего брата или сестры, донор может быть указан в одном из международных регистров доноров костного мозга.Однако длительный поиск подходящего донора может критически отсрочить трансплантацию, поэтому можно рассмотреть несоответствующий или аутологичный трансплантат. По оценкам, в любой момент времени около 3000 пациентов во всем мире ищут соответствие костного мозга.
Ежегодно почти у 15 000 человек в Соединенных Штатах диагностируют опасные для жизни заболевания, при которых трансплантация костного мозга должна рассматриваться как вариант лечения. Только в Нью-Йорке есть 7 больниц, выполняющих трансплантацию костного мозга, с более чем 150 центрами, входящими в Национальную программу донорства костного мозга (NMDP).
Теперь сравним с Россией. Если исходить из аналогичной частоты онкогематологических заболеваний, то в России должно быть около 7500 пациентов, которым ежегодно требуется трансплантация костного мозга. Однако только три крупных центра трансплантации костного мозга принимают пациентов по всей России. Первое отделение трансплантации костного мозга детям было открыто в августе 1991 года. Это отделение, расположенное в Российском онкологическом научном центре в Москве, имеет 7 кабинетов и может выполнять до 50 трансплантаций в год.В 1993 году открылось отделение ТКМ в Российской детской клинической больнице в Москве; в этой больнице ежегодно проводится около 40 трансплантаций. Центр трансплантации костного мозга ГМУ им. Павлова в Санкт-Петербурге представляет собой крупнейший в России центр трансплантации гемопоэтических стволовых клеток взрослым пациентам. Запустив в 2000 году несвязанную программу BMT, эта больница вместе с Мемориальным институтом детской гематологии им. Раисы Горбачевой имеет достаточную мощность для выполнения до 300 трансплантаций в год.Другие гематологические центры, расположенные в Новосибирске и Екатеринбурге, могут предложить только аутотрансплантации. В общей сложности всего 400 коек (не настоящие трансплантаты!) Для обслуживания 7500 пациентов.
Однако только три крупных центра трансплантации костного мозга принимают пациентов по всей России. Первое отделение трансплантации костного мозга детям было открыто в августе 1991 года. Это отделение, расположенное в Российском онкологическом научном центре в Москве, имеет 7 кабинетов и может выполнять до 50 трансплантаций в год.В 1993 году открылось отделение ТКМ в Российской детской клинической больнице в Москве; в этой больнице ежегодно проводится около 40 трансплантаций. Центр трансплантации костного мозга ГМУ им. Павлова в Санкт-Петербурге представляет собой крупнейший в России центр трансплантации гемопоэтических стволовых клеток взрослым пациентам. Запустив в 2000 году несвязанную программу BMT, эта больница вместе с Мемориальным институтом детской гематологии им. Раисы Горбачевой имеет достаточную мощность для выполнения до 300 трансплантаций в год.Другие гематологические центры, расположенные в Новосибирске и Екатеринбурге, могут предложить только аутотрансплантации. В общей сложности всего 400 коек (не настоящие трансплантаты!) Для обслуживания 7500 пациентов. Так что да, ждать пересадки очень долго.
Так что да, ждать пересадки очень долго.
ТКМ является сложной медицинской процедурой в России и требует получения специальной квоты на лечение в региональном правительственном агентстве здравоохранения, чтобы подтвердить, что региональный бюджет покроет больничные расходы. Нет утвержденной квоты — нет лечения.К сожалению, во многих регионах эти бюджетные квоты исчерпываются к ноябрю, а это означает, что пациентам приходится ждать следующего календарного года, чтобы получить финансовое одобрение. Если они проживут так долго. Тем не менее, вам повезло, если у вас есть донор, подобный брату или сестре. Но только 25% пациентов в России действительно имеют подходящего родственного донора (в российских семьях редко бывает больше двух детей). Всем остальным приходится искать неродственных доноров. При отсутствии национального реестра доноров костного мозга поиск может проводиться только за рубежом.Этот шанс выжить стоит 25000 долларов (на HLA-типирование, активацию донора, сбор костного мозга, страховку донора и другие расходы) — и ни одна из этих затрат не покрывается государством, страховкой или больницей. Хотя поиск донора может быть начат после частичной оплаты, полная оплата должна быть получена до передачи трансплантата пациенту. Нет нужды упоминать, насколько критично время для больных лейкемией. Учитывая, что один (часто единственный) опекун обычно остается в больнице с пациентом (в основном работая медсестрой круглосуточно без выходных), а ежемесячная социальная выплата по инвалидности не превышает 200 долларов, чтобы заработать необходимую сумму потребуется 125 месяцев количество.Десять лет на сбор денег!
Хотя поиск донора может быть начат после частичной оплаты, полная оплата должна быть получена до передачи трансплантата пациенту. Нет нужды упоминать, насколько критично время для больных лейкемией. Учитывая, что один (часто единственный) опекун обычно остается в больнице с пациентом (в основном работая медсестрой круглосуточно без выходных), а ежемесячная социальная выплата по инвалидности не превышает 200 долларов, чтобы заработать необходимую сумму потребуется 125 месяцев количество.Десять лет на сбор денег!
Отсутствие покрытия поддерживающими препаратами (в то время как наиболее эффективный противогрибковый препарат вифенд стоит около 1500 долларов в неделю), ограниченная доступность эффективных препаратов, которые часто не зарегистрированы для использования в России, а также очень небольшое количество открытых клинических исследований. и недостаточно обеспеченной региональной медициной, этим пациентам действительно нужна ваша помощь. Сегодня!
Центр гематологии СПбГМУ.
 Российско-немецкая клиника трансплантации костного мозга.База данных доноров костного мозга. Санкт-Петербургский филиал Международной ассоциации «Гематологи мира — детям»
Российско-немецкая клиника трансплантации костного мозга.База данных доноров костного мозга. Санкт-Петербургский филиал Международной ассоциации «Гематологи мира — детям»
Трансплантация костного мозга (ТКМ)
Связанная / неродственная аллогенная трансплантация костного мозга является наиболее распространенной.
современный и эффективный способ лечения
многих гематологических, онкологических и наследственных заболеваний, в том числе острых и хронических
лейкоз, иммунодефицит, лимфома, анемия, нейробластома, нарушение обмена веществ,
и в некоторых случаях солидные опухоли.Процедура
BMT состоит из нескольких этапов, таких как сбор нормальных стволовых клеток крови от здоровых
гистоиммунологически подобранный донор из костного мозга, периферической крови или пуповинной крови
«донорские ресурсы», при необходимости выполняя какие-либо манипуляции с этими клетками, например
— дополнительная очистка трансплантата от неважных клеток и переливание трансплантата реципиенту.
Как только здоровые стволовые клетки попадают в кровоток пациента, клетки мигрируют из крови.
сосуды внутри костей, где они начинают разрастаться или отдавать
рождение новых клеток крови.
Ежегодно в России заново регистрируются сотни пациентов. Только БМТ мог их спасти.
Для всех пациентов нашего госпитального центра возможен только один вариант лечения:
трансплантация костного мозга.
База данных доноров стволовых клеток периферической крови (гемопоэтических)
| Кроветворные стволовые клетки, полученные из костного мозга |
Гемопоэтические стволовые клетки — это кроветворные клетки, способные производить все компоненты
иммунологической системы крови и костного мозга.Клетки, способные как к самообновлению, так и к дифференцировке
к лейкоцитам, эритроцитам и тромбоцитам.
Гистоиммунологическая способность клеток — это способность потенциального гистоиммунологического
совместимые клетки донора соответствуют клеткам реципиента, поэтому они не будут взаимодействовать, вызывая
побочная реакция, которая может привести к летальному исходу.
К сожалению, только 30% пациентов имеют иммуносовместимого донора среди родственников.
Следовательно, остальным пациентам приходится искать донора повсюду.Чтобы помочь таким
люди выживают в каждой стране создается собственная база данных доноров костного мозга.
Базы данных каждой страны объединены в международную базу данных.
Этот международный регистр содержит данные о более чем 6 000 000 потенциальных доноров, но
только около 80% пациентов смогли найти полностью подходящего донора.
Потому что вероятность найти совместимого донора невероятно выше среди представителей той же этнической
group, Россия создает собственный регистр трансплантации костного мозга. Один из первых, кто создал собственную кость
Один из первых, кто создал собственную кость
костный мозг — СПбМУ им. И.Павлова.
Соучредители нашей базы доноров:
И.Павлова СПбМУ,
Стефан Морш Stiftung (немецкий),
Международная ассоциация «Гематологи мира — детям».
Клиника трансплантации костного мозга
22 июня 2000 г. в Российско-Германской клинике трансплантации костного мозга.
оборудован по международным требованиям.
Петербург.Клиника предназначена для выполнения связанных и не связанных
трансплантации пациентам из Северо-Западного региона и других регионов России.
Соучредителями клиники выступили Санкт-Петербургский государственный университет им. Павлова.
Медицинский университет и Европейский институт
Исследования и разработка стратегий трансплантации (EUFETS).
В октябре 2000 года была проведена первая аллогенная трансплантация неродственного костного мозга.
в России выполнялась в клинике.
НОВОСТИ
Будем очень благодарны всем, кто воспользуется возможностью
поддерживаем лечение онкологических больных и размещаем наш баннер
на их веб-сайт.Посетители вашего веб-сайта, независимо от его тематики, будут
цените вашу заботу о больных детях.
Напишите нам и мы
ответить тем же. Вот список наших партнеров.
Стоимость трансплантации костного мозга в Индии | Недорогая трансплантация костного мозга в Индии
Перед трансплантацией
Перед началом трансплантации костного мозга необходимо сделать обследование костного мозга. Оценка костного мозга используется для определения типов клеток костного мозга, которые вам нужны.Ваш врач костного мозга решит, какой процесс оценки костного мозга выбрать.
Если вы лечитесь от рака, вам могут сделать аспирацию костного мозга и биопсию костного мозга. Обычно он просит вас изучить вашу историю болезни и провести медицинский осмотр. Это важный шаг, поскольку врач должен убедиться, что вы подходящий кандидат для процедуры трансплантации. Этот период тестирования может занять несколько дней.
Это важный шаг, поскольку врач должен убедиться, что вы подходящий кандидат для процедуры трансплантации. Этот период тестирования может занять несколько дней.
Процесс кондиционирования
Эксперт по костному мозгу может назначить вам химиотерапию, лучевую терапию или и то, и другое.Это можно сделать до трансплантации костного мозга. Есть два способа сделать это:
- Мини-трансплантация или терапия пониженной интенсивности — это процесс, при котором химиотерапия и лучевая терапия предлагаются вам в меньших дозах. Это обычно для пожилых людей и людей, которые в настоящее время испытывают осложнения со здоровьем.
- Миелоаблативная или абляционная терапия — это процедура, при которой вам предоставляется лучевая терапия, химиотерапия или комбинация обоих этих средств в больших дозах.Это можно использовать для уничтожения раковых клеток, находящихся в организме человека. Имейте в виду, что при этой процедуре убиваются полезные клетки костного мозга.

Причина, по которой применяется метод кондиционирования, заключается в том, чтобы подавить вашу иммунную систему, уничтожить раковые клетки (если вы страдаете от рака), а также позволить вашему костному мозгу подготовиться к новым более здоровым стволовым клеткам, которые могут быть пересаженным. Процедура кондиционирования может иметь один или несколько побочных эффектов, таких как поражение органов, усталость, выпадение волос, рвота, катаракта, бесплодие, язвы во рту и тошнота.
Типы трансплантатов костного мозга
Аллогенный трансплантат костного мозга
При таком виде трансплантации здоровые стволовые клетки привлекаются к кому-то другому (донору). Этим донором может быть кто-то из ваших близких или кто-то, кто не связан с вами. Ткань донорского костного мозга проверена на предмет пересадки, только когда клетки находятся в игре. Стволовые клетки были получены от донора вместе с процедурой сбора костного мозга или стволовых клеток.
При этом стволовые клетки, находящиеся в пуповине новорожденного, удаляются всякий раз, когда ребенок рождается. Эти удаленные стволовые клетки были заморожены и сохранены. Их можно использовать для трансплантации. Поскольку эти клетки довольно незрелые, весьма вероятно, что они будут вести равноправную игру. Но поскольку стволовые клетки в пуповине расположены ниже, создание клеток может занять больше времени после трансплантации.
Аутологичный трансплантат костного мозга
Это также называется «спасательной трансплантацией».На самом деле это трансплантат костного мозга, при котором стволовые клетки удаляются из человеческого тела с помощью процедуры, называемой аферез. Перед проведением афереза необходимо увеличить количество стволовых клеток.
Требования и критерии трансплантации костного мозга
Пересадка костного мозга может занять целую неделю, а цена на трансплантацию костного мозга может колебаться в зависимости от конкретной ситуации. Вот несколько вещей, о которых вам следует помнить:
Вот несколько вещей, о которых вам следует помнить:
- Вам нужно будет уведомить свое рабочее место о вашем отсутствии на целую неделю.Заблаговременная подача заявления на отпуск по болезни — отличная идея, чтобы ваше рабочее место было в сознании.
- Возможно, вы захотите организовать своих близких, чтобы они оставались рядом с местом, где вас лечили. Для этого поиск курорта или дома недалеко от больницы — отличный способ подготовиться.
- Если у вас есть домашние животные, вы должны заботиться о них в течение всей недели. Вы можете начать исследование этого древнего.
- Вам нужно подумать о том, как вы собираетесь путешествовать в это время, и организовать, чтобы помощник, друг или родственник поддержали вас в данный момент.
- Если в это время не нужно платить по счетам, установите автоматическую оплату или заранее покройте свои счета, когда это возможно. Вы должны убедиться, что ваша страховая компания тоже должна быть проинформирована.

Поиск донора
Если вам требуется аллогенная трансплантация костного мозга, также называемая трансплантацией аллогенных стволовых клеток, вам необходимо найти донора.
Если речь идет о поиске донора, то есть несколько альтернатив.Донором может быть ваш родственник, друг или, может быть, человек, которого вы не понимаете. Но врачи обычно ищут донорский генетический набор, который даже частично совпадает с вашим. Основная причина в том, что достижение аллогенной трансплантации костного мозга зависит от того, насколько хороша донорская игра.
Будет проведена оценка, чтобы определить, подходит ли вам донор. Эта оценка определит, нужно ли вам найти другого донора или настоящий донор подходит. Обычно самые близкие из их домочадцев, включая ваших братьев и сестер, оказываются отличными партнерами.
Но это не означает, что люди, не связанные с вами, не будут создавать совпадения. Регистры костного мозга полезны, когда вы ищете подходящего донора, не связанного с вами.
Medsurge India предлагает лучшую стоимость трансплантации костного мозга в Индии по доступной цене для иностранных пациентов, приезжающих в Индию под наблюдением наиболее подготовленных врачей.
фактов и цифр о раке | Дар жизни
РАК РЕБЕНКА В РОССИИ
Ежегодно в России около 4500 детей заболевают онкологическими и тяжелыми заболеваниями крови.Около 3000 диагностированных детей младше 14 лет.
В среднем один из 600 детей и подростков заболеет раком или серьезным заболеванием крови до достижения 18 лет.
Лейкемия — наиболее распространенный тип рака у детей. Пик заболеваемости детской лейкемией (в частности, острым лимфобластным лейкозом) чаще всего наблюдается у детей в возрасте от двух до шести лет.
Финансовый разрыв покрывается благотворительными организациями
В России лечение онкологических больных оплачивает государство по определенному тарифу, который не менялся более десяти лет. С годами детская онкология сильно продвинулась вперед, появились более совершенные технологии, которые не учитывались в рамках этого устаревшего тарифа. Таким образом, финансовый разрыв в размере между базовой ставкой и мировым стандартом лечения должен быть покрыт благотворительными организациями. К сожалению, на изменение этого тарифа могут уйти годы, поскольку бюрократия сильно тормозит процесс.
С годами детская онкология сильно продвинулась вперед, появились более совершенные технологии, которые не учитывались в рамках этого устаревшего тарифа. Таким образом, финансовый разрыв в размере между базовой ставкой и мировым стандартом лечения должен быть покрыт благотворительными организациями. К сожалению, на изменение этого тарифа могут уйти годы, поскольку бюрократия сильно тормозит процесс.
Еще одна проблема, , заключается в том, что государственные тарифы на лечение некоторых заболеваний, например лейкемии, равны как в федеральных больницах в Москве, так и в региональных больницах в небольших городах.Помимо лекарств, сюда входят зарплаты специалистов, которые сильно различаются по регионам, и расходы на содержание больничных зданий, которые не сопоставимы между клиниками. Например, Национальный медицинский исследовательский центр имени Дмитрия Рогачева в Москве имеет отдельный этаж для вентиляционных установок, обеспечивающих пациентам качественный воздух.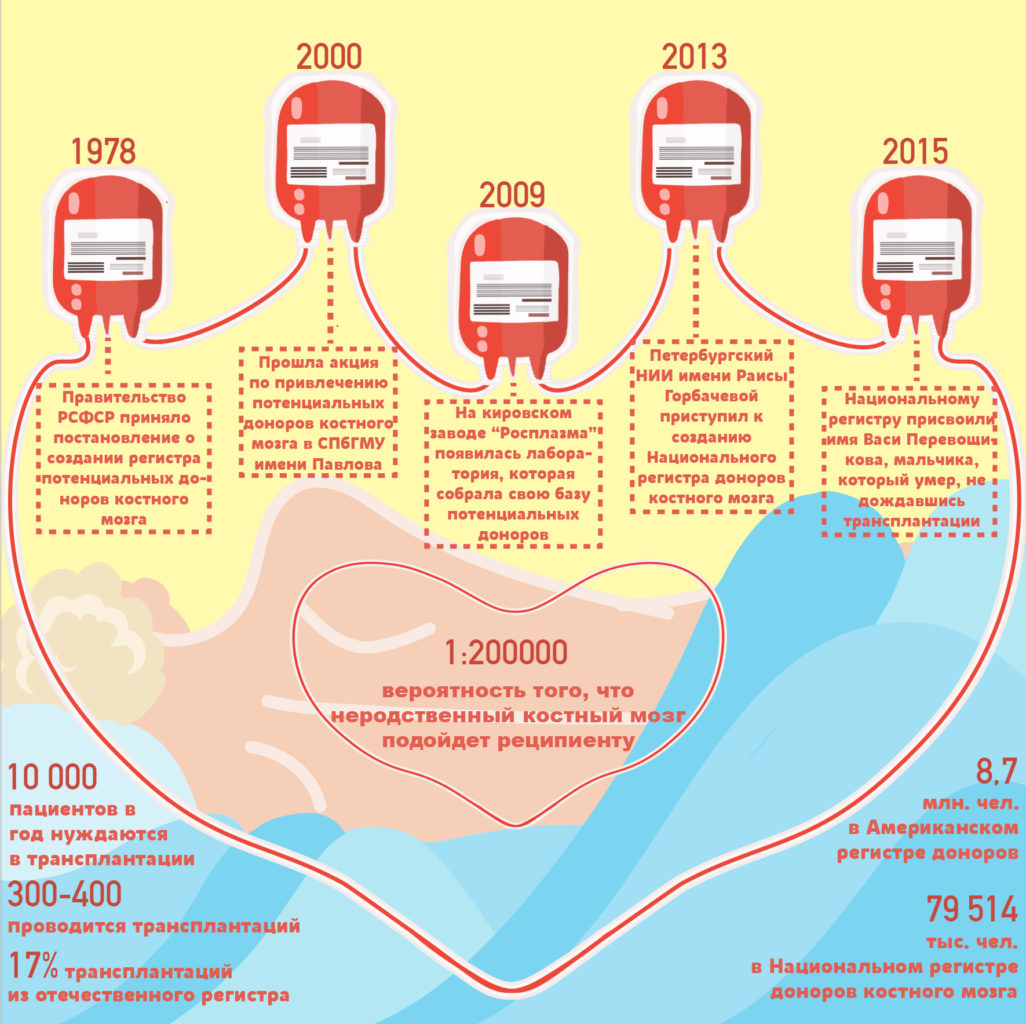 В обычной районной больнице такого нет, но государственный тариф стандартизирован и рассчитывается в зависимости от количества пролеченных пациентов.Это означает, что Центру приходится полагаться на поддержку благотворительных пожертвований, чтобы покрыть дефицит финансирования и иметь возможность спасти жизней.
В обычной районной больнице такого нет, но государственный тариф стандартизирован и рассчитывается в зависимости от количества пролеченных пациентов.Это означает, что Центру приходится полагаться на поддержку благотворительных пожертвований, чтобы покрыть дефицит финансирования и иметь возможность спасти жизней.
Выживаемость
Показатель детской выживаемости от рака в западных странах с самой передовой медициной составляет около 80-90%.
По мнению экспертов * средняя выживаемость в области детской онкологии в России приближается к 70%. Крупнейшие, самые современные медицинские центры России могут достигать 80%, но есть клиники с показателем 50-60%.
Это серьезное улучшение по сравнению с постсоветскими временами. Российская детская онкология сделала огромный шаг вперед за последние 30 лет, когда в начале 90-х годов ** вылечились всего лишь 5–10% детей с лейкемией и другими онкологическими заболеваниями, детей ** . Прорыв произошел, когда российские онкологи начали стажироваться на Западе и переняли опыт у своих зарубежных коллег.
Прорыв произошел, когда российские онкологи начали стажироваться на Западе и переняли опыт у своих зарубежных коллег.
Важно помнить, что когда речь идет о шансах на выздоровление, необходимо учитывать данные о конкретном заболевании.Например, при остром лимфобластном лейкозе выживаемость достигает 90-95%, а при глиобластоме — 5%. Это огромный диапазон: от почти полностью излечимых болезней до болезней, которые практически не развивались годами.
* Доктор Михаил Машан (доктор медицинских наук): Путь, по которому вы должны пройти
** Доктор Галина Новичкова (д.м.н.): Каждый фунт платит за чью-то жизнь
Рак излечим, и вы можете помочь
По оценкам экспертов, у пациентов, которые впервые заболели стандартной опухолью, отсутствие одного лекарства в схеме лечения может снизить шансы на выздоровление на несколько десятков процентов.
«Примите терапию нейробластомы 4 стадии высокого риска. Если полная программа лечения проводится с химиотерапией, лучевой терапией и трансплантацией, шансы на выздоровление составляют около 45%. Но если вы добавите иммунотерапию динутуксимабом к этой комбинации, шанс увеличится. до 65%. Потеря одного элемента «убивает» 20% успеха, что означает спасение двух жизней из десяти. Это много! » подчеркнул доктор Михаил Машан (доктор медицинских наук), заместитель генерального директора Национального медицинского исследовательского центра имени Дмитрия Рогачева.
Если полная программа лечения проводится с химиотерапией, лучевой терапией и трансплантацией, шансы на выздоровление составляют около 45%. Но если вы добавите иммунотерапию динутуксимабом к этой комбинации, шанс увеличится. до 65%. Потеря одного элемента «убивает» 20% успеха, что означает спасение двух жизней из десяти. Это много! » подчеркнул доктор Михаил Машан (доктор медицинских наук), заместитель генерального директора Национального медицинского исследовательского центра имени Дмитрия Рогачева.
Эрвиназа
Около 10% российских детей с диагнозом «острый лимфобластный лейкоз» нуждаются в препарате Erwinase , современном лекарстве, недоступном в России. Одна упаковка Эрвиназы (10 единиц для инъекций) стоит около 5000 фунтов стерлингов .
По оценке врачей, отделениям детской гематологии в России ежегодно требуется около 240 упаковок Erwinase стоимостью около 1 200 000 фунтов стерлингов. Российское государственное финансирование не покрывает этот редкий, спасающий жизнь препарат, поэтому Gift of Life собирает средства на покупку Эрвиназы и других жизненно важных лекарств для наших пациентов.Узнайте больше о нашей программе Лекарства здесь .
Российское государственное финансирование не покрывает этот редкий, спасающий жизнь препарат, поэтому Gift of Life собирает средства на покупку Эрвиназы и других жизненно важных лекарств для наших пациентов.Узнайте больше о нашей программе Лекарства здесь .
Пересадка костного мозга
Ежегодно примерно 1000 из онкологических детей в России могут нуждаться в трансплантации костного мозга.
За последние десять лет в трансплантологии произошел значительный прогресс. Количество трансплантатов в педиатрии в России увеличилось примерно на 80% с открытием Центра Дмитрия Рогачева и отделений трансплантологии в областной детской больнице в Екатеринбурге и Морозовской детской городской больнице в Москве.
Трансплантация подвергает пациентов очень серьезному риску и может привести к летальному исходу. Но благодаря новым технологиям этот риск значительно снизился в последние годы. Десять лет назад «смертность от трансплантации» составляла примерно 15%. Сейчас ведущим онкологическим клиникам удалось значительно снизить этот показатель.
Сейчас ведущим онкологическим клиникам удалось значительно снизить этот показатель.
Например, в Центре Дмитрия Рогачева недавно достигнут уровень смертности от трансплантологии среди больных лейкозом 2–3%. Еще недавно такое улучшение казалось невероятным.
Неродственные доноры все еще необходимы
Недавнее развитие технологий трансплантации от родителей (гаплоидентичная трансплантация) также способствовало росту количества ежегодных трансплантаций. Тем не менее, пациенты Gift of Life регулярно нуждаются в поддержке благотворительной организации с поиском неродственных доноров костного мозга в международных регистрах, поскольку у десятков из них нет подходящих доноров среди родственников. Особенно, когда речь идет о редких генотипах.
Стоимость поиска в международных реестрах составляет около 4500-5000 фунтов стерлингов .Забор трансплантата — взятие клеток костного мозга от донора — стоит от 9000 до 12000 фунтов стерлингов . Это покрывает расходы донора на поездку в больницу и проживание, оплату услуг врача, оплачиваемый отпуск донора и медицинскую страховку. Жертвователь не получает денежного вознаграждения за бескорыстную помощь.
Это покрывает расходы донора на поездку в больницу и проживание, оплату услуг врача, оплачиваемый отпуск донора и медицинскую страховку. Жертвователь не получает денежного вознаграждения за бескорыстную помощь.
Поиск неродственных доноров в международных регистрах и сбор трансплантатов за пределами России не финансируются государством. Поскольку семейная заработная плата больных раком быстро истощается из-за высокой стоимости лечения, в большинстве случаев именно благотворительные организации, такие как Gift of Life, покрывают расходы на процедуру за счет пожертвований.
Пожалуйста, поддержите работу нашей программы и помогите жить большему количеству детей!
ПОДАРИТЕ СЕЙЧАС
Опубликовано:
Обновлено:
Автор:
Подготовка к трансплантации — Пересадка крови и костного мозга UCLA
Если вы являетесь кандидатом на пересадку костного мозга, у вас, несомненно, есть много вопросов и несколько опасений. Специализированная команда программы UCLA Health по трансплантации крови и костного мозга и клеточной терапии предлагает поддержку вам и вашей семье, в которой вы нуждаетесь при подготовке к трансплантации и во время выздоровления.
Специализированная команда программы UCLA Health по трансплантации крови и костного мозга и клеточной терапии предлагает поддержку вам и вашей семье, в которой вы нуждаетесь при подготовке к трансплантации и во время выздоровления.
Чего ожидать перед трансплантацией костного мозга
Если вы и ваш врач решите, что BMT — это правильный выбор для вас, мы проведем вас через этот процесс. Вы и ваша бригада по трансплантологии будете встречаться много раз в течение нескольких недель или дольше. Подробнее о трансплантации костного мозга взрослым.
Во время ваших посещений мы обсудим ваши варианты и оценим риски и преимущества трансплантации. Пока вы планируете пересадку костного мозга, мы будем работать с вами по телефону:
- Оценка состояния здоровья : Вы придете в больницу для получения полной истории болезни и медицинского осмотра. Врачи проверит вашу кровь и функции органов и убедятся, что вы достаточно здоровы для процедуры.
- Поиск донора костного мозга : Ваша бригада трансплантологов будет работать с вами, чтобы найти донора, который лучше всего подходит.
 Мы можем протестировать членов вашей семьи и выполнить поиск в реестре Национальной программы донорства костного мозга. Используя передовые методы, мы можем выполнить успешную трансплантацию от доноров, которые не соответствуют точному совпадению. В некоторых случаях ребенок (хотя генетическое совпадение лишь наполовину) может сделать пожертвование родителю.
Мы можем протестировать членов вашей семьи и выполнить поиск в реестре Национальной программы донорства костного мозга. Используя передовые методы, мы можем выполнить успешную трансплантацию от доноров, которые не соответствуют точному совпадению. В некоторых случаях ребенок (хотя генетическое совпадение лишь наполовину) может сделать пожертвование родителю. - Финансовые соображения : У вас есть возможность встретиться с финансовым консультантом, который обсудит стоимость лечения. Консультант расскажет вам, какие расходы покроет ваша страховка, а также о других вариантах оплаты трансплантации.
- Сохранение фертильности : Высокие дозы химиотерапии и облучения перед трансплантацией костного мозга могут повлиять на фертильность. Многие хотят сохранить возможность иметь биологических детей. У вас может быть несколько вариантов сбора и замораживания спермы или яйцеклеток перед лечением.
- Кондиционирование : вы поступите в больницу или поликлинику примерно за 5–10 дней до трансплантации костного мозга.
 В это время вы пройдете курс кондиционирования, чтобы подготовить свое тело.Большинство людей получают несколько доз химиотерапии, облучение всего тела или и то, и другое. Эти методы лечения используются для ослабления или уничтожения раковых клеток и нездорового костного мозга, а также для того, чтобы дать здоровым новым клеткам новый старт.
В это время вы пройдете курс кондиционирования, чтобы подготовить свое тело.Большинство людей получают несколько доз химиотерапии, облучение всего тела или и то, и другое. Эти методы лечения используются для ослабления или уничтожения раковых клеток и нездорового костного мозга, а также для того, чтобы дать здоровым новым клеткам новый старт.
Подготовка к пересадке костного мозга
Перед трансплантацией костного мозга вы должны сделать все возможное, чтобы улучшить свое здоровье и самочувствие. Мы рекомендуем вам учитывать эти детали при подготовке:
- Диета : Важно подготовить свое тело.Вы можете поддержать свое здоровье, избегая обезвоживания и придерживаясь максимально здоровой диеты. Получение достаточного количества калорий и питательных веществ каждый день будет иметь важное значение для поддержания ваших сил на протяжении всего процесса.
- Упражнение : сильное тело лучше реагирует и быстрее восстанавливается.
 Сделайте все возможное, чтобы оставаться активным перед трансплантацией.
Сделайте все возможное, чтобы оставаться активным перед трансплантацией. - Назначьте опекуна : вы хотите иметь возможность полностью сосредоточить свое внимание и энергию на своем выздоровлении. Очень важно иметь друга или члена семьи, который может помочь с другими деталями.Этот человек должен быть рядом с вами на протяжении всего процесса трансплантации и восстановления. Ваш опекун поможет вам физически, даст вам лекарства, приготовит еду и окажет эмоциональную поддержку.
- Условия проживания : Независимо от того, переносите ли вы трансплантат в стационаре или амбулаторно, вам нужно заранее подумать о том, где вы будете жить во время выздоровления. Удобный вариант — UCLA Tiverton House, отель на 100 номеров, расположенный недалеко от Медицинского центра UCLA имени Рональда Рейгана. Вы и ваша семья можете оставаться в комфорте, пока вы поправляетесь.И вы будете в короткой бесплатной поездке на автобусе от больницы для последующего лечения.

Кроме того, в районе Вествуд есть несколько других вариантов жилья. Наша команда будет рада изучить их вместе с вами.
Узнайте больше о том, чего ожидать во время восстановления после трансплантации костного мозга.
Свяжитесь с нами
Чтобы записаться на прием в нашу программу лечения крови, костного мозга и клеточной терапии для взрослых, позвоните по телефону 310-206-6909 .
BMT для взрослых — Трансплантация крови и костного мозга UCLA
Людям с определенными гематологическими (кровяными) раками, такими как лейкемия, лимфома или миелома, трансплантация костного мозга (ТКМ) может спасти жизнь. В ходе процедуры используются здоровые стволовые клетки из крови или костного мозга, чтобы помочь заменить вашу слабую иммунную систему здоровой.
В Программе трансплантации крови и костного мозга и клеточной терапии UCLA Health наша команда экспертов выполняет трансплантацию стволовых клеток с 1973 года. Мы продолжаем использовать самые современные методы лечения, чтобы максимально увеличить ваши шансы на успешный результат.
Мы продолжаем использовать самые современные методы лечения, чтобы максимально увеличить ваши шансы на успешный результат.
Кто является кандидатом на пересадку костного мозга?
BMT — это способ устранить рак крови или рак костного мозга и восстановить здоровые клетки. Благодаря этому лечению показатели выживаемости для этих видов рака резко увеличились. Пересадка костного мозга дает надежду людям с такими заболеваниями, как:
Если ваш врач считает, что вы можете быть кандидатом на пересадку костного мозга, наша команда тщательно вас оценит.Мы также рассмотрим риски, преимущества и возможные побочные эффекты. Некоторые возможные осложнения BMT могут быть серьезными, в том числе:
- Инфекции : вирусные и грибковые инфекции могут вызывать повреждение органов и даже быть опасными для жизни.
- Отказ трансплантата : Иногда здоровые стволовые клетки не приживаются после трансплантации.
- Болезнь «трансплантат против хозяина» (РТПХ) : В некоторых случаях недавно пересаженные стволовые клетки реагируют против вашего тела, поражая ваши органы.

Как работает трансплантация костного мозга?
Цель трансплантации костного мозга — передать здоровые стволовые клетки больному раком. Пересадка происходит после того, как мы обработаем нездоровый костный мозг высокими дозами химиотерапии или радиации, чтобы убить раковые клетки.
Время, предшествующее вашему BMT, может занять недели или даже месяцы. Узнайте больше о подготовке к трансплантации костного мозга.
За этот период:
- Донор : Ваша бригада по трансплантации найдет донора, который вам больше всего подходит.
- Кондиционирование : Вы будете помещены в больницу для прохождения курса лечения. Кондиционирование включает в себя несколько раундов химиотерапии, облучение всего тела или и то, и другое, чтобы убить раковые клетки.
- Трансплантат : После кондиционирования вы будете готовы к самой трансплантации. Мы переносим здоровые стволовые клетки через катетер (тонкую гибкую трубку), который входит в кровеносный сосуд в груди.
 Вливание новых клеток может занять несколько часов.Вы будете бодрствовать во время процедуры. Мы будем следить за вами на протяжении всей процедуры на предмет побочных эффектов, таких как лихорадка, озноб, крапивница или боль в груди.
Вливание новых клеток может занять несколько часов.Вы будете бодрствовать во время процедуры. Мы будем следить за вами на протяжении всей процедуры на предмет побочных эффектов, таких как лихорадка, озноб, крапивница или боль в груди. - Восстановление : Если трансплантация прошла успешно, ваше тело начнет производить новые стволовые клетки. Постепенно вы восстановите новую иммунную систему. В это время вы будете очень подвержены заражению. Вам нужно будет ограничить контакты с людьми, чтобы защитить себя от микробов.
Ваш костный мозг может начать производить новые клетки в течение 30 дней после лечения.Но для полного восстановления вашей иммунной системе может потребоваться много месяцев. Узнайте больше о восстановлении после трансплантации костного мозга.
Пересадка костного мозга взрослому: отличие UCLA
Выбирая UCLA Health, вы можете быть уверены, что находитесь в руках одной из самых опытных команд страны.
Наша программа трансплантации крови и костного мозга и клеточной терапии провела более 5000 процедур BMT. Такое большое количество пациентов означает, что наша команда имеет опыт успешного лечения сложных случаев.В нашей программе также есть:
Такое большое количество пациентов означает, что наша команда имеет опыт успешного лечения сложных случаев.В нашей программе также есть:
- Комплексное лечение : В вашу команду будут входить специалисты со всего UCLA Health. Это означает, что вы можете получить всю необходимую помощь — включая лечение рака, трансплантацию костного мозга и лечение любых связанных состояний — в одном месте.
- Самые современные методы лечения : Наша команда выполняет различные операции по пересадке стволовых клеток, в том числе:
- Аутологичные трансплантаты , которые собирают, замораживают и затем повторно вводят собственные стволовые клетки пациента.
- Аллогенные трансплантаты с использованием стволовых клеток от родственного или неродственного донора костного мозга.
- Трансплантация пуповинной крови с использованием стволовых клеток, взятых из пуповинной крови.
- CAR Т-клеточная терапия , тип иммунотерапии, в которой используются ваши собственные сконструированные (модифицированные) Т-клетки для борьбы с раком.
 Этот тип лечения также называется трансплантацией кроветворения с модифицированной генной терапией. Ученые модифицируют гены в лаборатории, а затем заменяют эти гены в ваше тело, чтобы бороться с болезнями.Узнайте больше о CAR Т-клеточной терапии.
Этот тип лечения также называется трансплантацией кроветворения с модифицированной генной терапией. Ученые модифицируют гены в лаборатории, а затем заменяют эти гены в ваше тело, чтобы бороться с болезнями.Узнайте больше о CAR Т-клеточной терапии.
- Специализированная группа по уходу : С того момента, как вы вступите в нашу программу, у вас будет команда врачей, медсестра-координатор и специалисты по социальной и эмоциональной поддержке, которые будут вам помогать. Они будут с вами на каждом этапе пути, обеспечивая заботу и поддержку.
- Доступ к клиническим испытаниям : Наши врачи принимают активное участие в клинических испытаниях во всех областях гематологического лечения рака. После вашей первоначальной оценки ваша медицинская группа обсудит, являетесь ли вы кандидатом на одно из наших текущих клинических испытаний.
Свяжитесь с нами
Чтобы записаться на прием в нашу программу лечения крови, костного мозга и клеточной терапии для взрослых, позвоните по телефону 310-206-6909 .
Что такое трансплантация костного мозга (трансплантация стволовых клеток)?
Трансплантация костного мозга — это лечение, при котором костный мозг заменяется здоровыми клетками. Замещающие клетки могут поступать из вашего собственного тела или от донора.
Трансплантат костного мозга также называется трансплантатом стволовых клеток или, более конкретно, трансплантатом гемопоэтических стволовых клеток.Трансплантация может использоваться для лечения определенных типов рака, таких как лейкемия, миелома и лимфома, а также других заболеваний крови и иммунной системы, которые влияют на костный мозг.
Что такое стволовые клетки? Что такое костный мозг?
Стволовые клетки — это особые клетки, которые могут копировать себя и превращаться во множество различных типов клеток, в которых нуждается ваше тело. Есть несколько видов стволовых клеток, и они обнаруживаются в разных частях тела в разное время.
Рак и лечение рака могут повредить ваши гемопоэтические стволовые клетки. Гемопоэтические стволовые клетки — это стволовые клетки, которые превращаются в клетки крови.
Гемопоэтические стволовые клетки — это стволовые клетки, которые превращаются в клетки крови.
Костный мозг — это мягкая губчатая ткань в организме, содержащая гемопоэтические стволовые клетки. Он находится в центре большинства костей. Гематопоэтические стволовые клетки также находятся в крови, которая движется по вашему телу.
При повреждении гемопоэтических стволовых клеток они не могут стать эритроцитами, лейкоцитами и тромбоцитами. Эти клетки крови очень важны, и у каждого из них своя работа:
Красные кровяные тельца переносят кислород по всему телу.Они также переносят углекислый газ в легкие, чтобы его можно было выдохнуть.
Лейкоциты являются частью вашей иммунной системы. Они борются с болезнетворными микроорганизмами — вирусами и бактериями, вызывающими заболевание.
Тромбоциты образуют сгустки, останавливающие кровотечение.
Трансплантация костного мозга / стволовых клеток — это медицинская процедура, с помощью которой здоровые стволовые клетки трансплантируются в ваш костный мозг или кровь. Это восстанавливает способность вашего тела создавать необходимые ему эритроциты, лейкоциты и тромбоциты.
Это восстанавливает способность вашего тела создавать необходимые ему эритроциты, лейкоциты и тромбоциты.
Какие бывают виды трансплантации?
Существуют разные типы трансплантации костного мозга / стволовых клеток. 2 основных типа:
Аутологический трансплантат. Стволовые клетки для аутотрансплантации происходят из вашего собственного тела. Иногда для лечения рака используются высокие дозы интенсивной химиотерапии или лучевой терапии. Этот вид лечения может повредить ваши стволовые клетки и вашу иммунную систему. Вот почему врачи удаляют или спасают ваши стволовые клетки из крови или костного мозга до начала лечения рака.
После химиотерапии стволовые клетки возвращаются в ваше тело, восстанавливая вашу иммунную систему и способность вашего тела вырабатывать клетки крови и бороться с инфекцией. Этот процесс также называется АВТО-трансплантацией или спасением стволовых клеток.
Аллогенный трансплантат. Стволовые клетки для аллогенной трансплантации поступают от другого человека, называемого донором. Донорские стволовые клетки вводятся пациенту после химиотерапии и / или лучевой терапии. Это также называется трансплантацией ALLO.
Донорские стволовые клетки вводятся пациенту после химиотерапии и / или лучевой терапии. Это также называется трансплантацией ALLO.
У многих людей наблюдается «эффект трансплантата против раковых клеток» во время трансплантации ALLO. Это когда новые стволовые клетки распознают и уничтожают раковые клетки, которые все еще находятся в организме. Это основной способ, которым трансплантаты ALLO работают при лечении рака.
Поиск «подходящего донора» — необходимый шаг для трансплантации ALLO. Партнер — это здоровый донор, чьи белки крови, называемые человеческими лейкоцитарными антигенами (HLA), очень похожи на ваши. Этот процесс называется HLA-типизацией. Братья и сестры от одних и тех же родителей часто лучше всего подходят, но другой член семьи или посторонний волонтер тоже могут подойти.Если белки вашего донора очень похожи на ваши, у вас меньше шансов получить серьезный побочный эффект, называемый реакцией «трансплантат против хозяина» (GVHD). В этом состоянии здоровые клетки трансплантата атакуют ваши клетки.
Если ваша медицинская бригада не может найти подходящего донора, есть другие варианты.
Пересадка пуповинной крови. В этом виде трансплантата используются стволовые клетки из пуповинной крови. Пуповина соединяет плод с матерью еще до рождения. После рождения малышу это не нужно.Онкологические центры по всему миру используют пуповинную кровь. Узнайте больше о трансплантации пуповинной крови.
Трансплантат родитель-ребенок и трансплантат несовпадения гаплотипов. Клетки от родителя, ребенка, брата или сестры не всегда идеально подходят для HLA-типа пациента, но они соответствуют 50%. Врачи чаще используют эти типы трансплантатов, чтобы расширить использование трансплантации в качестве эффективного метода лечения рака.
Как работает трансплантация костного мозга / стволовых клеток?
Информация ниже расскажет вам об основных этапах трансплантации AUTO и ALLO.Как правило, каждый процесс включает в себя сбор замещающих стволовых клеток, лечение пациента для подготовки своего тела к трансплантации, фактический день трансплантации и затем период восстановления.
Часто в грудную клетку пациента может быть вставлена небольшая трубка, которая остается в процессе трансплантации. Он называется катетером. Ваша медицинская бригада может назначить вам химиотерапию, другие лекарства и переливание крови через катетер. Катетер значительно сокращает количество игл, используемых в коже, так как пациенты будут нуждаться в регулярных анализах крови и других процедурах во время трансплантации.
Обратите внимание, что трансплантация — это сложная медицинская процедура, и иногда определенные шаги могут происходить в другом порядке или по другому графику, чтобы персонализировать ваш конкретный уход. Спросите у своего лечащего врача, нужно ли вам находиться в больнице для разных этапов, и если да, как долго. Всегда обсуждайте со своим лечащим врачом, чего ожидать до, во время и после трансплантации.
Как работает АВТОПЕРЕСАДКА?
Шаг 1. Сбор стволовых клеток. Этот шаг занимает несколько дней. Сначала вам сделают инъекции (уколы) лекарства для увеличения количества стволовых клеток. Затем ваша медицинская бригада собирает стволовые клетки через вену на руке или груди. Ячейки будут храниться до тех пор, пока они не понадобятся.
Затем ваша медицинская бригада собирает стволовые клетки через вену на руке или груди. Ячейки будут храниться до тех пор, пока они не понадобятся.
Этап 2: Лечение перед трансплантацией. Этот шаг занимает от 5 до 10 дней. Вы получите большую дозу химиотерапии. Иногда пациенты проходят лучевую терапию.
Шаг 3. Получение стволовых клеток. Этот шаг — ваш день трансплантации. На каждую дозу стволовых клеток уходит около 30 минут. Это называется настоем. Ваша медицинская бригада возвращает стволовые клетки в кровоток через катетер. У вас может быть более одной инфузии.
Шаг 4: Восстановление. Ваш врач будет внимательно следить за восстановлением и ростом ваших клеток, и вы будете принимать антибиотики, чтобы уменьшить инфекцию. Ваша медицинская бригада также будет лечить любые побочные эффекты. Подробнее о восстановлении после трансплантации костного мозга читайте ниже.
Как работает трансплантат ALLO?
Шаг 1: Идентификация донора. Соответствующий донор должен быть найден до начала процесса трансплантации ALLO. Ваш тип HLA будет определен с помощью анализа крови. Затем ваша медицинская бригада будет работать с вами для проведения HLA-тестирования потенциальных доноров в вашей семье и, при необходимости, для поиска добровольцев в реестре неродственных доноров.
Соответствующий донор должен быть найден до начала процесса трансплантации ALLO. Ваш тип HLA будет определен с помощью анализа крови. Затем ваша медицинская бригада будет работать с вами для проведения HLA-тестирования потенциальных доноров в вашей семье и, при необходимости, для поиска добровольцев в реестре неродственных доноров.
Шаг 2: Забор стволовых клеток у донора. Ваша медицинская бригада соберет клетки либо из крови вашего донора, либо из костного мозга.Если клетки поступают из кровотока, ваш донор будет получать ежедневные инъекции (уколы) лекарства для увеличения количества лейкоцитов в крови в течение нескольких дней перед забором. Затем стволовые клетки собираются из их кровотока. Если клетки поступают из костного мозга, у вашего донора есть процедура, называемая забором костного мозга, в операционной больницы.
Этап 3: Лечение перед трансплантацией. Этот шаг занимает от 5 до 7 дней. Вы пройдете курс химиотерапии с лучевой терапией или без нее, чтобы подготовить свое тело к приему донорских клеток.
Шаг 4: Получение донорских клеток. Этот шаг — ваш день трансплантации. Ваша медицинская бригада вводит или вводит донорские стволовые клетки в ваш кровоток через катетер. Получение донорских клеток обычно занимает менее часа.
Шаг 5: Восстановление. Во время первоначального выздоровления вы будете получать антибиотики для снижения риска заражения и другие лекарства, включая лекарства для предотвращения и / или лечения РТПХ. Ваша медицинская бригада также будет лечить любые побочные эффекты от трансплантации.Подробнее о восстановлении трансплантата костного мозга читайте ниже.
Как проходит восстановление после трансплантации костного мозга?
Восстановление после трансплантации костного мозга / стволовых клеток занимает много времени. Восстановление часто проходит в несколько этапов, начиная с интенсивного медицинского наблюдения после дня трансплантации. По мере того, как ваше долгосрочное выздоровление продвигается вперед, вы в конечном итоге перейдете на график регулярных медицинских осмотров в ближайшие месяцы и годы.
В начальный период восстановления важно следить за признаками инфекции.Интенсивное химиотерапевтическое лечение, которое вы получите перед трансплантацией, также повредит вашу иммунную систему. Это сделано для того, чтобы ваше тело могло принять трансплантат, не атакуя стволовые клетки. Требуется время, чтобы ваша иммунная система снова заработала после трансплантации. Это означает, что у вас больше шансов заразиться сразу после трансплантации.
Чтобы снизить риск заражения, вам будут назначать антибиотики и другие лекарства. Если вам сделали трансплантацию ALLO, в ваши лекарства будут входить лекарства для профилактики и / или лечения РТПХ.Следуйте рекомендациям вашей медицинской бригады о том, как предотвратить заражение сразу после трансплантации.
Инфекция может развиться после трансплантации костного мозга, даже если вы будете очень осторожны. Ваш врач будет внимательно следить за вами на предмет признаков инфекции. Вам будут регулярно сдавать анализы крови и другие анализы, чтобы увидеть, как ваше тело и иммунная система реагируют на донорские клетки.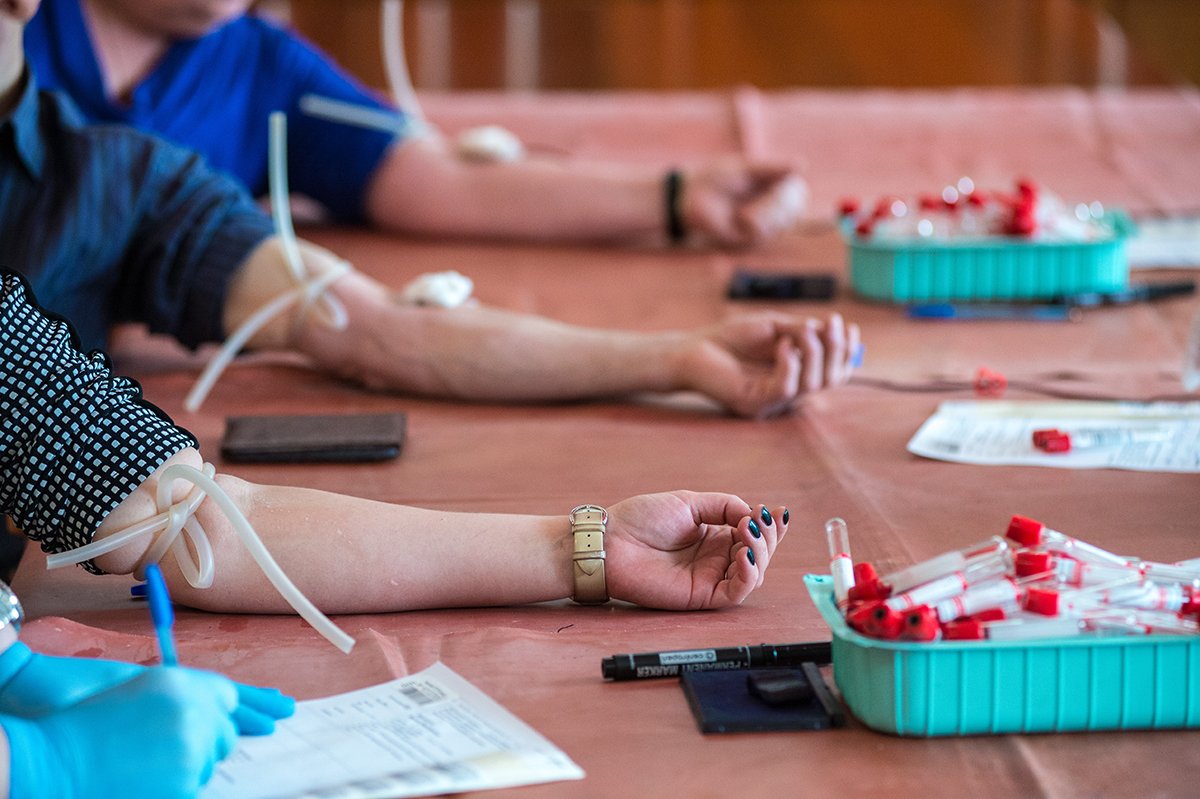 Вы также можете сделать переливание крови через катетер.
Вы также можете сделать переливание крови через катетер.
Ваша медицинская бригада также разработает долгосрочный план восстановления, чтобы отслеживать поздние побочные эффекты, которые могут произойти через много месяцев после трансплантации.Узнайте больше о возможных побочных эффектах трансплантации костного мозга.
Что следует учитывать перед пересадкой
Ваш врач порекомендует вам лучший вариант трансплантации. Ваши варианты зависят от конкретного диагностированного заболевания, состояния вашего костного мозга, вашего возраста и общего состояния здоровья. Например, если у вас рак или другое заболевание костного мозга, вам, вероятно, сделают трансплантацию ALLO, потому что замещающие стволовые клетки должны поступать от здорового донора.
Перед трансплантацией вам может потребоваться поездка в центр, в котором проводится много операций по пересадке стволовых клеток. Вашему врачу, возможно, тоже придется пойти. В центре вы поговорите со специалистом по трансплантологии, пройдете медицинское обследование и различные анализы.
Пересадка потребует много времени на получение медицинской помощи вдали от повседневной жизни. Лучше всего иметь с собой семейного опекуна. К тому же пересадка — это дорогостоящий медицинский процесс. Обсудите эти вопросы со своим лечащим врачом и своими близкими:
Можете ли вы описать роль опекуна моей семьи в уходе за мной?
Как долго я и мой опекун будут вдали от работы и семейных обязанностей?
Нужно ли мне оставаться в больнице? Если да, то когда и как долго?
Будет ли моя страховка оплатить эту трансплантацию? Каково мое страховое покрытие для последующего лечения?
Как долго мне будут нужны медицинские анализы во время выздоровления?
Как узнать, подействовала ли трансплантат?
Успешная трансплантация может означать разные вещи для вас, вашей семьи и вашей медицинской бригады.Вот два способа узнать, хорошо ли сработала трансплантация.
Показатели крови вернулись к безопасному уровню. Анализ крови измеряет уровни эритроцитов, лейкоцитов и тромбоцитов в вашей крови. Поначалу после трансплантации эти цифры становятся очень низкими в течение 1-2 недель. Это влияет на вашу иммунную систему и подвергает вас риску инфекций, кровотечений и усталости. Ваша медицинская бригада снизит эти риски, сделав переливание крови и тромбоцитов. Вы также будете принимать антибиотики, чтобы предотвратить инфекции.
Когда новые стволовые клетки размножаются, они производят больше клеток крови. Тогда ваши показатели крови снова поднимутся. Это один из способов узнать, удалась ли трансплантация.
Ваш рак под контролем. Излечение рака часто является целью трансплантации костного мозга / стволовых клеток. Некоторые виды рака, например, некоторые типы лейкемии и лимфомы, могут излечиться. При других заболеваниях наилучшим результатом является ремиссия рака. Ремиссия — это отсутствие признаков или симптомов рака.
Как уже говорилось выше, после трансплантации вам необходимо регулярно посещать врача и сдавать анализы. Это необходимо для наблюдения за любыми признаками рака или осложнений после трансплантации, а также для оказания помощи при любых побочных эффектах, которые вы испытываете. Последующий уход — важная часть вашего выздоровления.
Вопросы, которые следует задать бригаде здравоохранения
Важно часто разговаривать со своим лечащим врачом до, во время и после трансплантации. Вам предлагается собирать информацию, задавать вопросы и тесно сотрудничать со своим лечащим врачом при принятии решений о вашем лечении и уходе.В дополнение к приведенному выше списку можно задать еще несколько вопросов. Обязательно задайте любой вопрос, который у вас на уме.
Какой тип трансплантата вы бы порекомендовали? Почему?
Если мне сделают трансплантат ALLO, как мы найдем донора? Каков шанс найти хороший матч?
Какое лечение я буду проходить перед трансплантацией?
Сколько времени займет мое предтрансплантационное лечение? Где будет проходить это лечение?
Вы можете описать, на что будет похож мой день трансплантации?
Как трансплантат повлияет на мою жизнь? Могу ли я работать, заниматься спортом и заниматься обычными делами?
Какие побочные эффекты могут возникнуть во время лечения или сразу после него?
Какие побочные эффекты могут появиться спустя годы?
Какие анализы мне понадобятся после трансплантации? Как часто?
С кем я могу поговорить, если меня беспокоит стоимость?
Как мы узнаем, сработала ли трансплантация?
Что делать, если трансплантат не работает? Что, если рак вернется?
Связанные ресурсы
Побочные эффекты трансплантата костного мозга (трансплантация стволовых клеток)
Аспирация и биопсия костного мозга
Донорство костного мозга — это просто и важно: вот почему
Пересадка костного мозга и пожилые люди: 3 важных вопроса
Почему регистру костного мозга требуется больше разных доноров и как зарегистрироваться
Дополнительная информация
Be the Match: О трансплантате
Be the Match: Национальная программа донорства костного мозга
Информационная сеть по трансплантации крови и костного мозга (BMT InfoNet)
Национальная ссылка по трансплантации костного мозга (nbmtLINK)
U.




 Мы можем протестировать членов вашей семьи и выполнить поиск в реестре Национальной программы донорства костного мозга. Используя передовые методы, мы можем выполнить успешную трансплантацию от доноров, которые не соответствуют точному совпадению. В некоторых случаях ребенок (хотя генетическое совпадение лишь наполовину) может сделать пожертвование родителю.
Мы можем протестировать членов вашей семьи и выполнить поиск в реестре Национальной программы донорства костного мозга. Используя передовые методы, мы можем выполнить успешную трансплантацию от доноров, которые не соответствуют точному совпадению. В некоторых случаях ребенок (хотя генетическое совпадение лишь наполовину) может сделать пожертвование родителю. Сделайте все возможное, чтобы оставаться активным перед трансплантацией.
Сделайте все возможное, чтобы оставаться активным перед трансплантацией.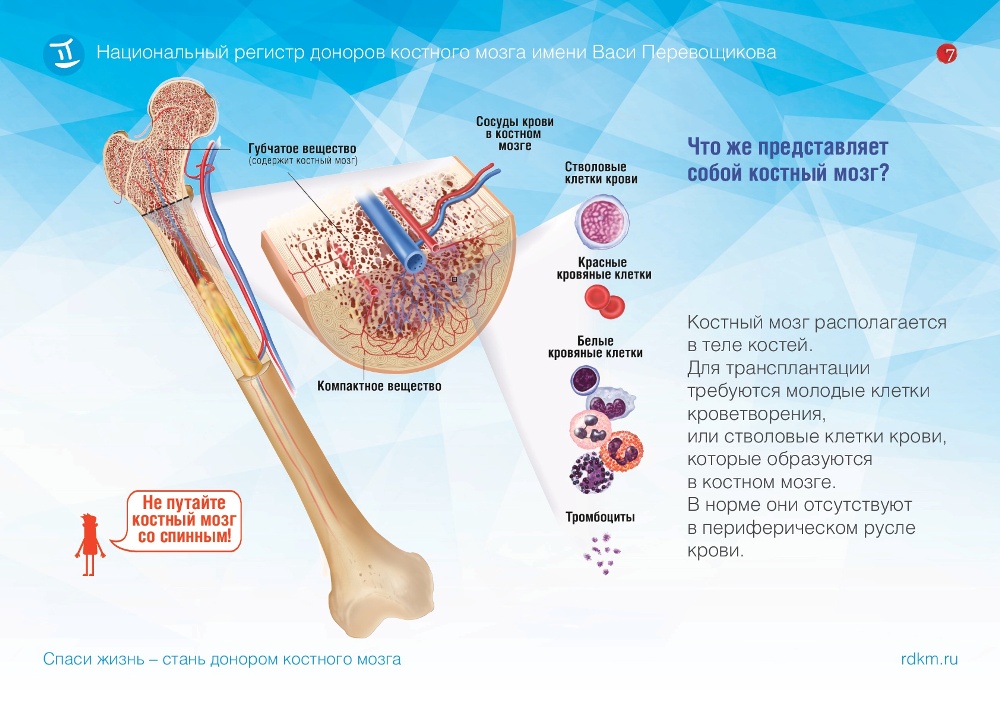
 Вливание новых клеток может занять несколько часов.Вы будете бодрствовать во время процедуры. Мы будем следить за вами на протяжении всей процедуры на предмет побочных эффектов, таких как лихорадка, озноб, крапивница или боль в груди.
Вливание новых клеток может занять несколько часов.Вы будете бодрствовать во время процедуры. Мы будем следить за вами на протяжении всей процедуры на предмет побочных эффектов, таких как лихорадка, озноб, крапивница или боль в груди.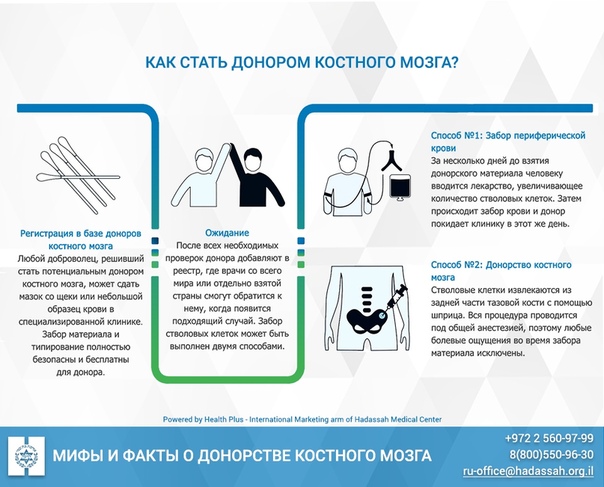 Этот тип лечения также называется трансплантацией кроветворения с модифицированной генной терапией. Ученые модифицируют гены в лаборатории, а затем заменяют эти гены в ваше тело, чтобы бороться с болезнями.Узнайте больше о CAR Т-клеточной терапии.
Этот тип лечения также называется трансплантацией кроветворения с модифицированной генной терапией. Ученые модифицируют гены в лаборатории, а затем заменяют эти гены в ваше тело, чтобы бороться с болезнями.Узнайте больше о CAR Т-клеточной терапии.